Артрит сустава
 |
 |
 |
Содержание
- Инфекционные вирусные и реактивные артриты
- Причины реактивного артрита
- Патогенез реактивного артрита
- Классификация реактивного артрита
- Синдром Рейтера
- Диагностика реактивного артрита
- Ревматоидный артрит
- Псориатический артрит
- Подагрический артрит
- Анкилозирующий спондилоартрит
- Болезнь Бехчета
- Болезнь Лайма
- Вирусные артриты
- Поражение суставов при гепатитах
- Острый септический артрит
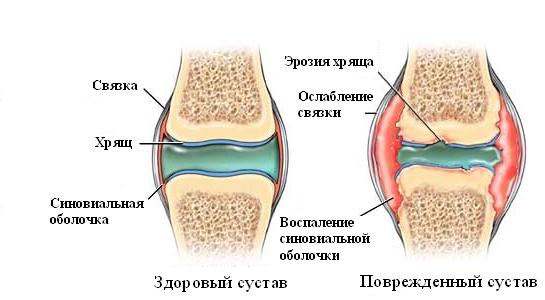
Артрит сустава - воспалительное заболевание сустава, бывает серозным, гнойным. имеет очень негативные осложнения, поэтому необходимо своевременно вылечить артрит.
Инфекционные вирусные и реактивные артриты
Реактивный артрит (РеА) — иммуновоспалительное заболевание суставов, которое возникает одновременно с инфекционным процессом или вскоре после него и является системным клиническим проявлением этой инфекции.
Заболевание наиболее часто встречается у лиц молодого возраста (20-40 лет), при этом мужчины страдают РеА значительно чаще, чем женщины. Свыше 85 % больных являются носителями НЬА-В27-антигена.
Термин «реактивный артрит» как нозологическая форма впервые был предложен в 1969 г. финскими исследователями P. Ahvonen, К. Sievers и К. Aho, описавшими артрит после перенесенной иерсиниозной инфекции. При этом подразумевалось, что РеА относится к «стерильным» воспалительным заболеваниям суставов, при которых в синовиальной жидкости и синовиальной оболочке больных не обнаруживаются ни патогенные микроорганизмы, ни их антигены. Однако в дальнейшем с помощью молекулярно-биологических методов исследования было показано, что у ряда больных РеА в синовиальной жидкости и синовиальной оболочке обнаруживаются не только бактериальные антигены (в частности, ДНК и РНК хламидий), но и микроорганизмы, способные к размножению. В связи с полученными фактами в последние годы наблюдается тенденция к сокращению группы собственно реактивных артритов и расширение группы инфекционных артритов.
Клинически реактивный артрит проявляется воспалительным процессом в мелких суставах нижних конечностей, который сочетается в некоторых случаях с типичными для спондилоартропатии признаками — энтезопатиями и болями в нижних отделах спины. У некоторых больных наблюдается характерная триада — артрит, конъюнктивит и уретрит, что составляет симптомокомплекс болезни Рейтера. При реактивном артрите могут наблюдаться и системные проявления заболевания — в частности, ирит, изъязвления слизистой оболочки полости рта, кератодермия (keratodermia blenorragica), поражения сердца и нервной системы.
Причины реактивного артрита
В отличие от большинства других артритов, этиология которых не установлена, при реактивном артрите существует четкая хронологическая связь с экзогенным провоцирующим фактором, известны генетические маркеры и хорошо изучен клеточный и гуморальный иммунный ответ, развивающийся на причинный антиген.
По этиологическому фактору реактивный артрит подразделяются на две группы: постэнтероколитические и урогенитальные. Среди кишечных патогенов, способных вызвать заболевание, следует выделить иерсинии, сальмонеллы, кампилобактер и шигеллы. Ведущим возбудителем урогенитальных реактивных артритов является Chlamidia trachomatis, которая выявляется у 50-65 % больных. Роль данного микроорганизма при урогенитальных реактивных артритов подтверждается обнаружением его в соскобах эпителия уретры и цервикального канала, выявлением хламидийных антигенов в синовиальной жидкости больных, а также обнаружением ДНК и РНК хламидий в синовиальной оболочке пораженных суставов. При этом Chlamidia trachomatis практически единственный из триггеров реактивного артрита, который выявляется в пораженных суставах больных теми методами исследования, которые подтверждают жизнеспособность микроорганизма, — культуральными и молекулярно-биологическими.
Следует отметить, что за последние десятилетия произошли существенные изменения в составе провоцирующих микроорганизмов. Так, в спорадических случаях реактивного артрита частота инициации болезни хламидией осталась постоянной, в то время как частота возникновения артритов, связанных с перенесенной иерсиниозной инфекцией, снизилась в соответствии со снижением частоты возникновения кишечных инфекций в целом.
Понятие «реактивный артрит» иногда используют для определения артритов, развитие которых связано с уреаплазменной, микоплазменной, клостридиальной, боррелиозной, стрептококковой инвазией, а также вирусными инфекциями. Однако в этих случаях, как правило, нет ассоциации с HLA-B27. На IV Международном совещании по реактивным артритам, проходившем в Германии в 2000 г., было принято решение эти заболевания относить к группе «артритов, связанных с инфекцией».
Патогенез реактивного артрита
В патогенезе реактивного артрита основная роль отводится нарушению иммунного ответа с преимущественной «заинтересованностью» клеточного звена иммунитета с развитием гипериммунного ответа организма на прямую инвазию микроорганизма в полость сустава или на инфекцию, имеющуюся вне сустава. При этом внутриклеточные микроорганизмы могут вызывать повреждение тканей либо путем прямого токсического воздействия на клетку-хозяина (цитопатический эффект), либо инициацией антибактериального иммунного ответа, который при своей неэффективности в отношении причинного микроорганизма сам индуцирует повреждение тканей (нецитопатический эффект). В частности, при реактивном артрите, вызванных С. trachomatis, в синовиальных выстилках нередко определяются живые бактерии. Более того, в реакции полимеразной идентификации в суставных тканях, по данным ряда исследователей, определяется не только хламидийная ДНК, но и первичные хламидийные м-РНК транскриптанты. С учетом того, что период полужизни их очень короткий, наличие проявленией транскрипции доказывает присутствие жизнеспособных и метаболически активных хламидий.
С практической точки зрения патогенез реактивного артрита можно условно подразделить на три фазы: инициации, острого реактивного артрита и хронического реактивного артрита. В фазе инициации пациент подвергается воздействию патогенных микроорганизмов, что клинически проявляется инфекционным процессом (энтероколит или уретрит) с характерной клинической симптоматикой. У большинства больных происходит полное излечение без каких-либо последствий, однако у некоторых развивается реактивный артрит.
Для фазы острого РеА характерно развитие синовита, а признаки спондилоартропатии развиваются в основном у носителей НЬА-В27-антигена. В случае хронического РеА также возможны клинические различия между пациентами с HLA-B27+- и HLA-B27-, при этом у больных с HLA-B27+ большая вероятность развития рецидивирующих форм заболевания.
Классификация реактивного артрита
Как уже было отмечено, раньше в группу реактивного артрита относили постэнтероколитические, урогенитальные артриты, а также артриты, развивающиеся после носоглоточной инфекции, при вирусных инфекциях, болезни Лайма и т. д. В последние годы к реактивным артритам стали относить только те артриты, которые развиваются после кишечной или мочеполовой инфекции и ассоциируются с антигеном HLA-B27.
Наиболее оптимальной для практической работы является классификация, подразделяющая реактивный артрит:
по этиологии:
— постэнтероколитические (после перенесенной иерсиниозной, сальмонеллезной, кампилобактерной или шигеллезной инфекции);
— урогенитальные (Chlamidia trachomatis)',
по течению:
— острые (длительность первичной суставной атаки до 2 мес.);
— затяжные (до 1 года);
— хронические (свыше 1 года);
— рецидивирующие (при развитии суставной атаки после ремиссии заболевания длительностью не менее 6 мес.);
по степени активности:
— низкая (I);
— средняя (II);
— высокая (III);
— ремиссия (0);
по степени функциональной недостаточности суставов (ФНС):
I — профессиональная способность сохранена;
II — профессиональная способность утрачена;
III — утрачена способность к самообслуживанию.
К группе артритов, связанных с инфекцией, относятся заболевания, развившиеся после:
— носоглоточной инфекции;
— вирусных инфекций;
— уреаплазменной, микоплазменной, клостридиальной, боррелиозной и других инвазий.
Развитие постэнтероколитических реактивных артритов связано, как правило, с эпидемическими вспышками кишечных инфекций. Проявления острой кишечной инфекции продолжаются не более 1-2 нед. и могут купироваться самостоятельно без применения антибактериальной терапии. Ведущим в клинической картине является поражение опорно-двигательного аппарата, при этом моноартрит наблюдается в 11 % случаев, олигоартрит — в 39 % и полиартрит — в 50 %. Артрит, как правило, развивается через 1-3 нед. после энтероколита и крайне редко одновременно с ним. Начало острое, с типичной локализацией в суставах нижних конечностей, но иногда могут вовлекаться и мелкие суставы кистей, лучезапястные и локтевые суставы. Нередко развиваются кожные изменения по типу узловатой эритемы, конъюнктивит, у 25-30 % больных — острый увеит (ирит, иридоциклит). В большинстве случаев наблюдается полное обратное развитие артрита, иногда заболевание переходит в хроническую форму.
Урогенитальные реактивные артриты развиваются спустя 1-6 нед. после появления мочеполовой инфекции. Как правило, в патологический процесс вовлекаются крупные суставы нижних конечностей — коленные и голеностопные — по типу асимметричного моно- или олигоартрита. При прогрессировании заболевания возможны множественные поражения суставов с их последовательным вовлечением снизу вверх («лестничный» тип поражения), а также переходом с одной стороны на другую (симптом «спирали»). Довольно часто поражаются мелкие суставы стоп с развитием «сосискообразной» дефигурации пальцев за счет параартикулярного отека. Кожа над пораженными суставами приобретает красноватый или цианотичный оттенок, температура ее повышается.
Наряду с поражением суставов возможно развитие бурситов, тендовагинитов, энтезопатий. Последние характеризуются воспалительным процессом в энтезах (местах прикрепления к кости сухожилий, связок и суставных капсул). Наиболее часто встречаются энтезопатии пяточных областей (энтезиты ахиллова сухожилия, подошвенного апоневроза, ахиллотендинит, бурситы и др.). По данным различных авторов, энтезопатии пяточных областей выявляются у 30-85 % HLA-B27+ больных урогенитальными реактивными артритами, особенно характерны они для синдрома Рейтера. Пациенты предъявляют жалобы на боли в пяточной области при движениях, вынужденное изменение походки. При поражении суставов предплюсны и связочного аппарата стоп со временем формируется «плоская» стопа. Рентгенологически определяются признаки периостита, эрозии пяточных костей, при хроническом течении заболевания нередко формируются пяточные «шпоры».
У больных реактивным артритом возможно также поражение кожи и слизистых оболочек в виде баланита, баланопостита, малоболезненных эрозий слизистой ротовой полости, глоссита. При хроническом течении заболевания нередко наблюдается односторонний сакроилеит, появление болей в позвоночнике, которые обусловлены воспалительным процессом в фасеточных суставах, а также местах прикрепления связок к телам позвонков. При хроническом реактивном артрите на рентгенограммах определяются паравертебральные оссификации.
Синдром Рейтера
Синдром Рейтера (болезнь Рейтера, уретроокулосиновиальный синдром) в настоящее время рассматривается как один из вариантов реактивного артрита. При этом выделяют две формы заболевания — спорадическую (венерическую), которая развивается при инфицировании С. trachomatis, и эпидемическую, вызываемую иерсиниями, шигеллами, сальмонеллами и др.
Клинически синдром Рейтера проявляется серонегативным асимметричным олиго- или моноартритом с уретритом (простатитом у мужчин и вагинитом или цервицитом у женщин) и глазными симптомами (конъюнктивитом, передним увеитом), что составляет классическую «триаду Рейтера». При наличии поражений кожи и слизистых оболочек (баланита, кератодермии, изъязвлений слизистой ротовой полости и др.) диагностируют «тетраду Рейтера». У подавляющего большинства больных с синдромом Рейтера обнаруживается антиген HLA-B27.
Первые клинические проявления заболевания обычно возникают через 2-4 нед. после перенесенной инфекции. Для развернутой стадии заболевания характерно поражение суставов, которое носит, как правило, асимметричный характер, при этом в патологический процесс вовлекаются крупные суставы нижних конечностей (коленные, голеностопные), суставы стоп, иногда крупные суставы верхних конечностей. Появление энтезопатий связано с развитием воспалительного процесса в местах прикрепления сухожилий к кости. Суставные эрозии не характерны, однако возможно их появление при хроническом течении заболевания.
Иногда наблюдается гиперкератоз ногтей, ахиллобурсит и подошвенный фасцит.
У 40 % больных диагностируется сакроилеит (чаще всего односторонний).
Из внесуставных проявлений возможно развитие лихорадки, поражений глаз, перемежающихся выделений из уретры, иногда диагностируется кольцевидный баланит. Поражения глаз чаще всего проявляются одно- или двусторонним конъюнктивитом, который характеризуется волнообразным течением с периодами обострения до 3-7 дней, иногда развитием увеита, иридоциклита, кератита и эписклерита. Характерными клиническими проявлениями синдрома Рейтера являются поражения кожи и слизистой оболочки, наблюдающиеся у 50-75 % больных. Наиболее часто это баланит, бленнорагическая кератодермия ладоней и подошв, эрозии слизистой оболочки полости рта, полиморфная эритема, уртикарная или узелковая сыпь, поражение ногтей и др.
Продолжительность первичных случаев реактивного артрита составляет в среднем 3-6 мес., однако часто (в 20-30 % случаев) заболевание приобретает хроническое течение.
Урогенитальным реактивным артритам присуще более частое рецидивирование, что объясняется как особенностями инфекционного агента, так и возможностью реинфицирования.
Диагностика реактивного артрита
В диагностике реактивного артрита важное значение имеет правильно собранный анамнез и использование адекватных лабораторных и инструментальных методов обследования больных. Вместе с тем клиническая картина реактивного артрита практически никогда не ассоциируется с предшествующей перенесенной инфекцией, в связи с чем диагноз заболевания в большинстве случаев основан на клинических проявлениях внесуставного инфекционного процесса, данных анамнеза и результатах лабораторных тестов.
Программа лабораторной диагностики при подозрении на реактивный артрит включает исследование периферической крови и мочи, синовиальной жидкости, мазков из уретры, цервикального канала, конъюнктив, копрокультур с целью идентификации этиологического фактора. Используются также иммунологические, культуральные и молекулярно-биологические методы исследования.
Диагностические критерии реактивного артрита
Систематизация результатов клинических, лабораторных и инструментальных исследований позволила сформулировать следующие диагностические критерии реактивных артритов:
— развитие заболевания преимущественно у лиц молодого возраста (25-40 лет);
— более частое развитие реактивного артрита у мужчин, чем у женщин (20 :1), в то время как синдром Рейтера встречается практически с одинаковой частотой (1 : 1);
— хронологическая связь заболевания с урогенитальной или кишечной инфекцией (спустя 1-6 нед. после ее клинических проявлений);
— асептический асимметричный артрит «лестничного» типа с предпочтительной локализацией в суставах нижних конечностей и частым вовлечением в процесс сухожильно-связочного аппарата, бурс и фасций (ахиллобурсит, подпяточный бурсит, подошвенный фасцит и др.);
— характерными являются внесуставные проявления — кератодермия, афтозный процесс в полости рта, циркулярный баланит, баланопостит и др.;
— серонегативность (отсутствие в сыворотке крови ревматоидного фактора);
— частая ассоциация заболевания с наличием у больных антигена НЬА-В27;
— частое вовлечение в патологический процесс подвздошно-крестцовых сочленений и позвоночника;
— выявление с помощью бактериологических, серологических, культуральных, иммунологических и молекулярно-биологических методов исследования причинных микроорганизмов или их антигенов.
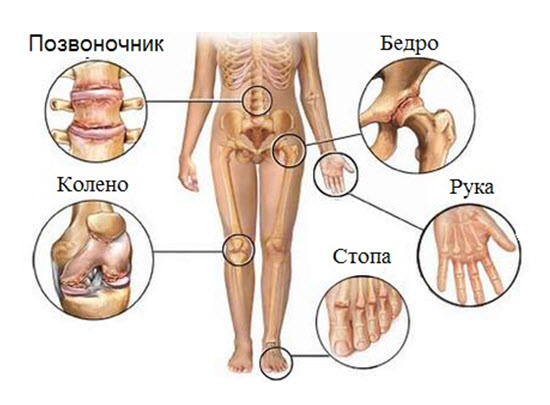
Ревматоидный артрит
Ревматоидный артрит (РА). Заболевание встречается преимущественно у женщин в возрасте 45 лет и старше. В начальном периоде характерно симметричное поражение мелких суставов кистей и стоп, затем в процесс могут вовлекаться лучезапястные, локтевые, коленные и голеностопные суставы. Важными диагностическими симптомами РА является утренняя скованность более 1 ч, увеличение СОЭ, наличие диагностических титров ревматоидного фактора, высокий уровень СРВ, иммуноглобулинов и циркулирующих иммунных комплексов. Для диагностики заболевания важное значение имеет характерная рентгенологическая картина (околосуставной остеопороз, кистовидная перестройка костной ткани, сужение суставных щелей и наличие узур). Кроме суставного синдрома, у больных РА наблюдаются и системные проявления — лихорадка, снижение массы тела, периферическая лимфоаденопатия, спленомегалия, поражение кожи, легких, почек, глаз, анемический синдром, тромбоцитоз и др.
Псориатический артрит
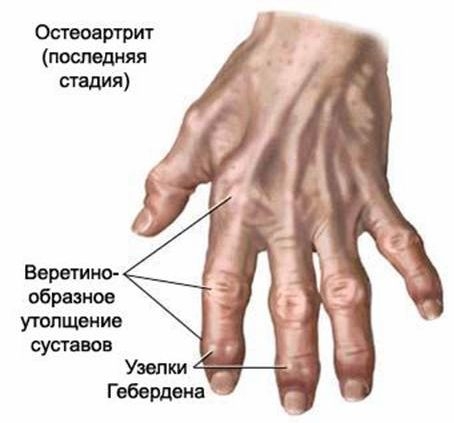
Для псориатического артрита характерным является суставной синдром, однако поражаются не крупные суставы нижних конечностей, а дистальные межфаланговые суставы кистей и стоп. При этом нередко наблюдается осевой тип поражения (три сустава одного пальца). Отличительным признаком являются типичные псориатические изменения кожи, поражения ногтей, а также «мумификация» рук и «колбасовидная» форма пальцев. Кроме того, для псориатического артрита характерно развитие суставных деформаций, рентгенологически диагностируется остеолиз и деструкция костей, сакроилеит, развитие паравертебральных оссификаций.
Подагрический артрит
Подагрический артрит чаще встречается у мужчин в возрасте 40-50 лет. Характерными признаками заболевания являются гиперурикемия (уровень мочевой кислоты в крови у мужчин выше 0,42 ммоль/л и у женщин — 0,36 ммоль/л), типичная острая суставная атака с поражением I пальца стопы, голеностопных и лучезапястных суставов. При хроническом течении подагры в области ушных раковин и в околосуставных областях формируются тофусы, рентгенологически выявляются дефекты костной ткани в эпифизах костей по типу «пробойников», нередко развивается подагрическая нефропатия. В синовиальной жидкости и биоптатах синовиальной оболочки суставов у больных подагрой обнаруживаются кристаллы мочевой кислоты.
Анкилозирующий спондилоартрит
Анкилозирующий спондилоартрит (болезнь Бехтерева). Дебют заболевания характерен в молодом возрасте, мужчины болеют значительно чаще, чем женщины. Начало постепенное, с появления жалоб на боли и скованность в поясничной области. Боли усиливаются в утренние часы и уменьшаются после физических упражнений и горячего душа. В последующем процесс распространяется на вышележащие отделы позвоночника, развивается его тугоподвижность.
Объективно определяется сглаженность или полное исчезновение поясничного лордоза, выявляются положительные симптомы Кушелевского, Форестье, Шобера и Томайера. Рентгенологически диагностируются признаки двустороннего сакроилеита, спондилита, при длительном течении — «квадратизация» позвонков, позвоночник приобретает вид «бамбуковой палки». Диагностические трудности возникают в том случае, если дебют заболевания характеризуется появлением болей в суставах нижних конечностей, энтезопатиями, что при наличии антигена HLA-B27 требует исключения реактивного артрита. Характерная клиническая и рентгенологическая картина, отрицательный тест на хламидии и возбудители кишечных инфекций позволяют исключить РеА.
Болезнь Бехчета
Для болезни Бехчета характерны рецидивирующие афтозные изъязвления полости рта, поражения глаз (передний и задний увеит), суставной синдром по типу моно- или олигоартрита с преимущественным поражением крупных суставов верхних и нижних конечностей (артрит, как правило, неэрозивный), разнообразные кожные проявления (узловатая эритема, папулезная и пустулезная сыпь и др.), неврологические расстройства, тромбозы поверхностных и глубоких вен нижних конечностей. При проведении дифференциальной диагностики необходимо учитывать, что при болезни Бехчета язвы на слизистых оболочках полости рта и половых органов чрезвычайно болезненны и многократно рецидивируют, в то время как при РеА они безболезненны. Различен и характер поражения глаз: при реактивном артрите — это конъюнктивит, а при болезни Бехчета — увеит. Перенесенная мочеполовая или кишечная инфекция за 2-4 нед. до появления первых признаков артрита свидетельствует в пользу реактивного артрита.
Болезнь Лайма
Болезнь Лайма (лаймовский боррелиоз) — инфекционное природно-очаговое заболевание, вызываемое спирохетами рода боррелий и передаваемое иксодовыми клещами. После проникновения боррелий в кожу в месте укуса клеща появляется эритема, имеющая центробежный рост (клещевая мигрирующая эритема), в последующем может произойти диссеминация возбудителя из первичного очага. Для заболевания характерно поражение суставов, связок и мышц (артрит, артралгии, тендинит, миозит, энтезопатии, фиброзит) и разнообразные системные проявления с поражением кожи, нервной системы, сердца, печени, глаз и др. Неврологические расстройства свидетельствуют о поражении как центральной (менингит, энцефалит, миелит, энцефалопатия), так и периферической нервной системы (краниальные нейропатии, радикулопатии и др.). Наиболее типичным признаком поражения сердца, развивающимся через 3-12 нед. от начала заболевания, является атриовентрикулярная блокада различной степени выраженности.
Гонококковый артрит чаще встречается у женщин, течение заболевания острое, с лихорадкой и ознобами, характерно поражение крупных суставов нижних и верхних конечностей, возможно изъязвление слизистых оболочек полости рта и половых органов. Как правило, не бывает поражения глаз, крестцово-подвздошных сочленений, не выявляется антиген HLA-B27. Диагноз считается доказанным при обнаружении гонококковой инфекции и быстром обратном развитии артрита под влиянием терапии антибиотиками пенициллинового ряда.
Вирусные артриты
Вирусы являются агентами, которые могут вызвать как само инфекционное заболевание, так и быть кофактором в развитии различных ревматических болезней. Развитие любого вирусного инфекционного заболевания зависит и от свойств самого вируса, и от состояния макроорганизма. Свойства вируса реализуются в зависимости от способа поступления в макроорганизм, тропности тканей, способности к делению, возможности длительного персистирования или латентного существования и т. д.
Общая клиническая характеристика вирусных артритов. Вирусные артриты, как правило, возникают в продромальный период, совпадая по времени с появлением кожной сыпи и соответственно вирусемии. Характерным проявлением вирусных артритов является симметричное поражение преимущественно мелких суставов, хотя в процесс могут вовлекаться крупные суставы, а также окружающие мягкие ткани. Во всех случаях артриты являются недеструктивными. Хронизация процесса не наблюдается.
Поражение суставов при краснухе. Вирус краснухи поражает взрослых и детей, среди взрослых чаще болеют женщины. Путь передачи инфекции воздушно-капельный, пик заболеваемости приходится на зимние и весенние месяцы. Приблизительно в 50—75 % случаев заболевание протекает субклинически. Обычно поражаются мелкие суставы кистей, лучезапястные и коленные суставы. Процесс носит симметричный и полиартрикулярный характер. Острый артрит совпадает с появлением сыпи.
Поражение суставов при гепатитах
Суставной синдром при гепатите А встречается в 10—14 % случаев, преимущественно в виде артралгий, возникающих в остром периоде инфекции.
Артриты при гепатите В наблюдаются значительно чаще, примерно в 20—25 % случаев. В основном поражаются суставы кисти и коленные суставы. Артрит носит симметричный и мигрирующий характер. Иногда развивается утренняя скованность. Артрит и уртикарная сыпь могут предшествовать желтухе на несколько дней или недель и длиться несколько недель после исчезновения желтухи.
При хронической форме вирусного гепатита В возможно развитие повторных полиартритов и полиартралгий.
При гепатите С может развиться острая боль в мелких суставах кисти, лучезапястных, плечевых, коленных, тазобедренных. Артриты наблюдаются редко. Также для вирусного гепатита С характерны миалгический синдром, криоглобулинемия с признаками васкулита.
Поражение суставов при других вирусных инфекциях.
Вирус Эпштейна — Барра. Заболевание ассоциируется с полиартралгиями, хотя описаны случаи развития моноартрита коленного сустава и разрыва кисты Бейкера.
Вирус инфекционного паротита. У инфицированных взрослых возможно развитие артритов мелких и крупных суставов, которые длятся несколько недель, причем артриты могут как предшествовать развитию паротита, так и возникать в течение 4 нед. после начала заболевания.
Инфекции, вызванные аденовирусами и вирусами Коксаки А9, В2, ВЗ, В4, В6, могут сопровождаться развитием полиартрита, плеврита, миалгии, сыпи, фарингита, миокардита.
Острый септический артрит
Острый септический артрит может развиться в результате гематогенного заноса инфекции или прямого проникновения бактерий в полость сустава. Патогенез острого септического артрита имеет мультифакториальную природу и зависит от взаимодействия иммунной системы организма хозяина и адгезивных свойств микроорганизма. Диагностика острого септического артрита базируется на выделении бактериальной культуры из синовиальной жидкости, анализе истории болезни, клинической картины заболевания, лабораторных и рентгенологических данных. Острый негонококковый септический артрит требует проведения неотложных мероприятий, поскольку его прогноз крайне неблагоприятен.
Вместе с тем своевременное распознавание болезни, ранняя агрессивная антибактериальная терапия в сочетании с хирургическим лечением могут привести к излечению. Однако даже при соблюдении этих условий летальность и инвалидизация остаются крайне высокими. В отличие от негонококковых артритов, гонококковый артрит успешно лечится только с помощью антибиотиков, количество осложнений невелико и, как правило, функциональные нарушения не развиваются.
Псориатический артрит — хроническое прогрессирующее системное заболевание, ассоциированное с псориазом. Патологический процесс локализуется преимущественно в тканях опорно-двигательного аппарата и приводит к развитию эрозивного артрита, внутрисуставного остеолиза и спондилоартрита.
Эпидемиология. Псориаз выявляется у 1—3 % населения. Мужчины и женщины страдают псориазом одинаково часто. По данным большинства авторов, псориатический артрит развивается у 5—7 % больных псориазом. Хотя некото-рые исследователи указывают на значительно более частую встречаемость поражения суставов при псориазе (от 15 до 61 %). Дебют заболевания может развиться в любом возрасте, но чаще всего начало болезни приходится на возраст от 20 до 50 лет. В детском возрасте псориатический артрит встречается редко (1,9 % среди всех форм псориаза у детей). Обычно суставной синдром присоединяется в возрасте 9—12 лет и является проявлением ювенильного псориатического артрита.
Более подробно о методах лечения артритов смотрите в статьях «лечение артрита», «лечение артроза» в меню слева.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!