Дилатационная кардиомиопатия
 |
 |
 |
Содержание
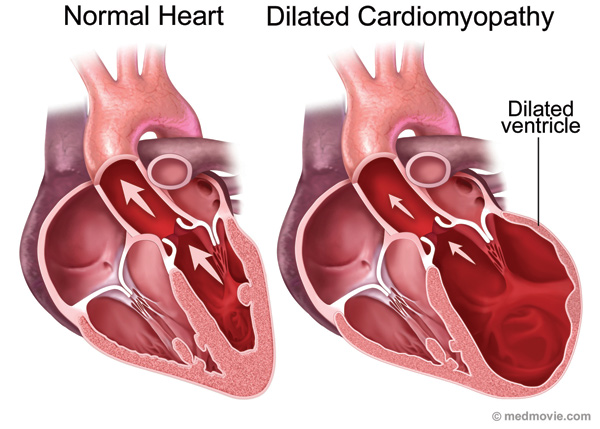
Дилатационная кардиомиопатия (ДКМП)
Это первичное поражение миокарда, характеризующееся расширением полостей и нарушением систолической функции желудочков.
Причины дилатационной кардоимиопатии
В генезе ДКМП имеет значение взаимодействие нескольких факторов:
• генетическая предрасположенность к заболеванию (семейные ДКМП встречаются примерно в 1/3 случаев заболевания); • воздействие экзогенных факторов (алкоголь, вирусная инфекция (энтеровирусы));
• аутоиммунные нарушения.
Но в большинстве случаев этиология ДКМП неизвестна — идиопатическая форма ДКМП.
Патогенез дилатационной кардиомиопатии
В основе формирования ДКМП лежит первичное повреждение и гибель кардиомиоцитов, в результате чего развиваются: • прогрессирующее снижение сократительной способности;
• выраженная дилатация полостей сердца;
• развитие компенсаторной гипертрофии миокарда и увеличение массы сердца (без утолщения стенок желудочков);
• в тяжелых случаях заболевания развиваются относительная недостаточность митрального и трикуспидального клапанов;
• застой крови в малом и большом кругах кровообращения;
• относительная коронарная недостаточность и развитие ишемии сердечной мышцы;
• развитие диффузного и очагового фиброза в миокарде;
• периферическая вазоконстрикция, а также нарушение перфузии периферических органов и тканей.
Осложнения при ДКМП:
• нарушение сердечного ритма и проводимости;
• развитие внутрисердечных тромбозов и тромбоэмболических осложнений.
Симптомы дилатационной кардиомиопатии
Чаще болеют мужчины в возрасте 30-45 лет.
Жалобы: заболевание длительное время может протекать бессимптомно. При возникновении сердечной декомпенсации у больных появляются: одышка при физической нагрузке и в покое, приступы удушья, быстрая утомляемость, слабость, отеки ног, увеличение в объеме живота, тяжесть в правом подреберье, боли в области сердца, при нарушении ритма и проводимости появляются жалобы на сердцебиения, перебои в работе сердца.
При осмотре выявляют признаки сердечной недостаточности.
При пальпации и перкуссии: верхушечный толчок усилен, разлитой, смещен влево и вниз. Выявляется смещение границы относительной тупости влево, вправо, вверх. Абсолютная тупость сердца также расширена.
При аускультации: на верхушке I тон ослаблен, систолический шум на верхушке и в точке выслушивания трехстворчатого клапана (формирование относительной недостаточности митрального и трикуспидального клапанов), при возникновении фибрилляции предсердий или экстрасистолии тоны сердца аритмичные.
Инструментальные методы исследования Электрокардиография:
• признаки гипертрофии и ЛП, иногда в сочетании с гипертрофией ПЖ;
• признаки блокады левой ножки пучка Гиса;
• фибрилляция предсердий и/или другие нарушения ритма сердца;
• иногда на ЭКГ можно выявить признаки крупноочагового или трансмурального рубца миокарда в виде патологических зубцов 0 и комплекса ОБ (развитие очагового фиброза миокарда ЛЖ).
Эхокардиография. ЭхоКГ является наиболее информативным неинвазивным методом исследования больных ДКМП. Наиболее характерными эхокардиографическими признаками ДКМП являются:
• значительная дилатация левого желудочка при нормальной или уменьшенной толщине его стенок;
• снижение фракции выброса (ниже 30-20%);
• расширение правого желудочка, левого предсердия;
• тотальная гипокинезия стенок ЛЖ;
• значительное снижение скорости кровотока в восходящем отделе аорты и выносящем тракте ЛЖ и в ЛА (допплеровский режим);
• наличие внутрипредсердных тромбов, нередко обнаруживаются внутрижелудочковые тромбы, особенно при низкой сократительной способности миокарда;
• исследование в двухмерном и допплеровском режимах позволяет выявить характерные признаки относительной недостаточности митрального и трехстворчатого клапанов без деформации их створок.
В Некоторых случаях при ДКМП можно обнаружить региональные нарушения сократимости ЛЖ и даже аневризму верхушки ЛЖ, что затрудняет дифференциальную диагностику этого заболевания с ИБС.
Рентгенологическое исследование позволяет выявить следующие изменения:
• увеличение размеров сердца, преимущественно за счет левого желудочка на начальной стадии заболевания;
• сглаженность контуров левых отделов сердца;
• шаровидную форму сердца (образуется в результате дилатации всех полостей). Кардиомегалия характеризуется значительным увеличением кардиоторакального индекса (отношение поперечного размера сердца к размеру грудной клетки), который может достигать 0,6-0,65;
• признаки венозной и артериальной легочной гипертензии и расширение корней легких.
Коронароангиография и вентрикулография. Данные методы исследования используются при проведении дифференциальной диагностики ДКМП и ИБС, в частности, при решении вопроса о хирургическом лечении. У больных ДКМП отсутствует гемодинамически значимое сужение КА, определяются повышение показателей КДО и резкое снижение ФВ. Иногда можно выявить нарушения локальной сократимости миокарда ЛЖ.
Сцинтиграфия миокарда: могут обнаруживаться мелкие, а иногда и более крупные очаги снижения накопления изотопа, что обусловлено множественными очагами фиброза в миокарде.
Эндомиокардиальная биопсия. Метод позволяет оценить степень разрушения мышечных филаментов в биоптате, что имеет определенное прогностическое значение. В эндомиокардиальных биоптатах выявляют:
• выраженные дистрофические изменения кардиомиоцитов вплоть до их некроза;
• интерстициальный фиброз;
• заместительный склероз;
• отсутствие признаков активной воспалительной инфильтрации.
Клиническая картина, лабораторные и инструментальные методы исследования являются неспецифичными, поэтому диагноз ДКМП ставится, как правило, путем исключения других заболеваний сердца (ИБС, АГ, миокардит).
Катетеризация полостей сердца и сосудов. При данном методе исследования выявляется: — значительное увеличение конечного диастолического давления в левом желудочке; — высокое систолическое и диастолическое давление в легочной артерии; — повышение среднего давления в левом предсердии.
Лечение дилатационной кардиомиопатии
Так как дилатационная кардиомиопатия — заболевание неизвестной этиологии, то этиологическое лечение отсутствует. Лечебная программа включает:
• лечебный режим;
• коррекцию ХСН;
• лечение и профилактику аритмий;
• лечение и профилактику тромбоэмболических осложнений;
• хирургическое лечение.
Лечебный режим: больным рекомендуется соблюдать постельный режим от 2—3 до 6 мес. (до уменьшения дилатации миокарда и компенсации ХСН). Запрещается курение и прием алкоголя.
Лечение сердечной недостаточности.
1. Ограничение физических нагрузок, а также потребления поваренной соли, особенно при наличии отечного синдрома.
2. Ингибиторы АПФ являются средством первого выбора в лечении больных ДКМП. Назначение этих препаратов (при отсутствии противопоказаний) целесообразно на всех стадиях развития болезни, даже при отсутствии выраженных клинических проявлений ХСН. Основные свойства ингибиторов АПФ: способны предупреждать некроз кардиомиоцитов, развитие кардиофиброза; способствуют обратному развитию гипертрофии, снижают величину постнагрузки (внутримиокардиальное напряжение), уменьшают степень митральной регургитации, давление в ЛП. Доказано, что применение ингибиторов АПФ достоверно-увеличивает продолжительность жизни больных.
Начальная доза препарата должна быть минимальной:
• эналаприл 2,5 мг 2 раза в сутки;
• рамиприл 1,25 мг 1 раз в сутки;
• периндоприл 2 мг 1 раз в сутки и т.д.
При хорошей переносимости дозы должны быть увеличены (соответственно, до 20-40 мг в сутки для эналаприла, 10 мг для рамиприла и 4 мг для периндоприла и т.д.).
3. бета-адреноблокаторы целесообразно комбинировать с ингибиторами АПФ. Особенно показаны БЕТА-адреноблокаторы у больных со стойкой синусовой тахикардией, а также у пациентов с мерцательной аритмией (возможно в сочетании с сердечными гликозидами).
Свойства бета-адреноблокаторов: средство профилактики и лечения нарушений сердечного ритма и контроля ЧСС, оказывают влияние на гиперактивированные САС и РААС (в связи с этим происходит улучшение гемодинамики, уменьшение ишемии миокарда и повреждения кардиомиоцитов). Также, как и ингибиторы АПФ, БЕТА-адреноблокаторы улучшают качество жизни, прогноз и выживаемость больных ДКМП.
Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол и др.). Лечение также начинают с малых доз препаратов, постепенно увеличивая их до максимально переносимых.
4. Диуретики применяют при наличии застоя крови в малом или/и в большом круге кровообращения. Применяют тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме. При наличии выраженного отечного синдрома целесообразна комбинация с антагонистами альдостерона (альдактон, верошпирон).
5. Нитраты. Для лечения больных с хронической левожелудочковой недостаточностью в качестве дополнительного лекарственного средства можно использовать нитраты — изосорбид-динитраты или изосорбид-5-мононитраты. Последние отличаются высокой биодоступностью и предсказуемостью действия (оликард, моночинкве-ретард и др.). Свойства нитратов: способствуют депонированию крови в венозном русле большого круга кровообращения, уменьшают величину преднагрузки и признаки застоя крови в легких.
6. Сердечные гликозиды показаны больным с постоянной формой мерцательной аритмии. В этих случаях положительные эффекты сердечных гликозидов (уменьшение ЧСС) объясняются, главным образом, не положительным инотропным действием этих препаратов, а их ваготропным действием, проявляющимся увеличением рефрактерных периодов АВ-узла и замедлением проведения электрического импульса по АВ-соединению. В результате тахисистолическую форму мерцательной аритмии удается перевести в нормосистолическую, что улучшает процессы диастолического наполнения ЛЖ, снижает давление в ЛП и венах малого круга кровообращения и способствует уменьшению одышки и другихпроявлений застоя крови в легких.
Применение сердечных гликозидов у тяжелых больных с выраженной систолической дисфункцией ЛЖ и синусовым ритмом, хотя и возможно, но только в комбинации с ингибиторами АПФ, диуретиками и обязательно под контролем содержания электролитов и мониторинга ЭКГ.
Длительное применение негликозидных инотропных средств (леводопа, добутамин, милринон, амринон и др.) у больных ДКМП и ХСН не рекомендуется, так как достоверно увеличивает смертность этих больных.
Антиаритмическая терапия: у больных с ДКМП могут возникать любые виды аритмий, поэтому антиаритмические препараты назначают с учетом вида аритмии. Препаратом выбора является кордарон.
Профилактика и лечение тромбоэмболических осложнений: Применение антиагрегантов показано у всех больных ДКМП, поскольку в 30% случаев течение заболевания осложняется внутрисердечным тромбозом и развитием тромбоэмболии. С этой целью используется постоянный прием ацетилсалициловой кислоты в дозе 0,25-0,3 г в сутки или применение других антиагрегантов по схемам (трентал, дипиридамол, вазобрал).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под строгим контролем показателей коагулограммы. Дозы препарата подбираются таким образом, чтобы величина MHO составляла 2,0-3,0 ед.
Также считается, что показанием для назначения непрямых антикоагулянтов является эхокардиографическое выявление у больных ДКМП внутрисердечных тромбов.
Хирургическое лечение. Трансплантация сердца. Эта операция является высокоэффективным способом лечения больных ДКМП, рефрактерных к медикаментозной терапии.
Показаниями для операции трансплантации являются:
• быстрое прогрессировать сердечной недостаточности у больных ДКМП и отсутствие эффекта от проводимой терапии;
• возникновение жизнеопасных нарушений сердечного ритма;
• высокий риск тромбоэмболических осложнений.
10-летняя выживаемость больных ДКМП, перенесших операцию трансплантации сердца, достигает 70%.
Двухкамерная электростимуляция сердца с помощью имплантируемого электрокардиостимулятора типа DDD в некоторых случаях позволяет добиться улучшения внутрисердечной гемодинамики, повышая систолическую функцию желудочков, и предупредить развитие некоторых осложнений заболевания.
Прогноз: в целом неблагоприятный.
Причинами смерти являются:
• внезапная смерть, наиболее часто от фибрилляции желудочков;
• застойная сердечная недостаточность;
• массивная легочная тромбоэмболия.
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!