Атеросклероз сосудов
 |
 |
 |
Содержание
Атеросклероз является основной проблемой здравоохранения всех высокоразвитых стран. С учетом влияния на сосуды мозга, сердца, почек, нижних конечностей, других жизненно важных органов атеросклероз — одна из основных причин заболеваемости и смертности в большинстве странах Европы. Ежегодно атеросклероз уносит больше жизней, чем все формы рака, вместе взятые.
При анализе смертности от всех причин на конец прошлого столетия установлено, что на фоне впечатляющего снижения смертности в странах Европы, в России она неуклонно и угрожающе возрастает, особенно это заметно среди мужской части населения. Так, из 100000 мужчин в России от всех причин умирает 3150, в Финляндии, Португалии, Дании, Англии и Уэльсе — в пределах 1 6501 500, а в Японии и Греции — 1300-1250. Подавляющая часть общей смертности приходится на заболевания сердечно-сосудистой системы. Среди всех причин смертности населения России в 1999 г. на долю приходится 55,4%. Для мужчин этот показатель составляет 1 477 на 100000, что в 3 раза больше соответствующего показателя в странах Европы, США и Японии. За период с 1965 по 1997 г. смертность среди взрослого населения от ССЗ в России удвоилась — с 1 007 до 2 002 человек на 100 тыс. взрослого населения. Ведущее место среди этих болезней занимают ИБС (51%) и инфаркт мозга (27%).
Особенно печально, что в России атеросклероз сосудов мозга и сердца развивается в более молодом возрасте (моложе 55 лет) и протекает наиболее тяжело.
Столь угрожающая смертность отразилась на средней продолжительности жизни населения; у нас она самая короткая среди стран Европы и Северной Америки. В Японии и в странах Евросоюза продолжительность жизни мужчин составляет 78 лет, женщин — 80 лет, а в России — 58,9 и 72 лет соответственно (данные за 2000 г.). Как видно, мужчины у нас умирают в трудоспособном возрасте. По продолжительности жизни мужчин наша страна занимает 138-е место в мире. К этому следует добавить, что 50% российских женщин не замужем. Из каждой тысячи женщин 175 никогда не состояли в браке, 180 — вдовы и 110 разведенные.
Подобного рода кризис, хотя и не в такой тяжелой форме, имел место в 60-70-е гг. прошлого века в большинстве экономически развитых стран, особенно в США и Финляндии. В этих странах за два десятилетия благодаря реализации государственной программы по профилактике и лечение атеросклероза и его осложнений удалось снизить смертность от ССЗ более чем на 50%. Примечательно, что снижение смертности шло параллельно снижению среднего уровня холестерина в крови (на 15%). Было отмечено, что снижение общего холестерина крови на 1% приводило к снижению смертности от кардиальных причин на 3% и более.
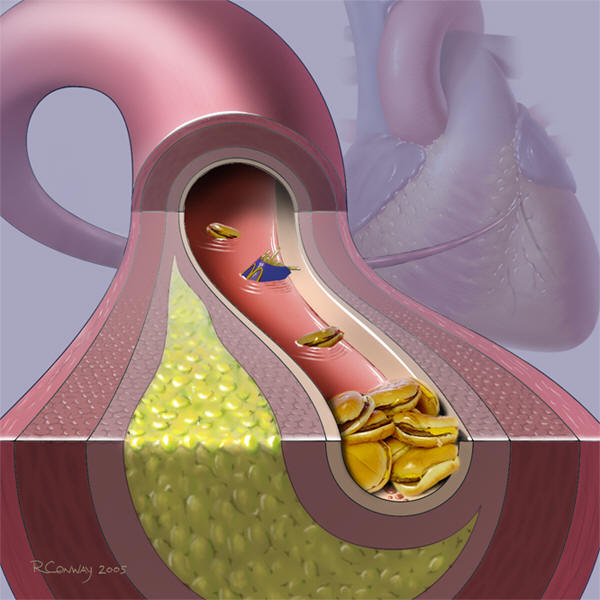
Атеросклероз — заболевание сосудов, которое сопровождается уплотнением и стенозированием их просвета. Развитие атеросклероза ведет к образованию в интиме сосуда липидно-фиброзных бляшек, которые уменьшают просвет и ограничивают кровоток к сердцу, головному мозгу, почкам, нижним конечностям. Атеросклероз в основном поражает средние и крупные артерии.
Липидный спектр плазмы крови состоит из общего холестерина (ОХ), триглицеридов (ТГ), фосфолипидов и одного или нескольких специфических белков (липопротеидов). В свою очередь, общий холестерин имеет в своем составе:
• липопротеиды низкой плотности (ЛПНП);
• липопротеиды очень низкой плотности (ЛПОНП);
• липопротеиды высокой плотности (ЛПВП).
Холестерин (ХС) выполняет важные биохимические функции в организме. Он необходим для синтеза стероидных и половых гормонов, образования желчи и входит в состав всех клеточных мембран. ХС синтезируется главным образом в печени и в меньшей степени — в других органах и только 20-30% поступает в организм с пищей.
Повышение уровня ХС сыворотки крови в большинстве случаев зависит от повышенного содержания в сыворотке крови ЛПНП. Примерно 2/3 общего ХС транспортируется ЛПНП.
Триглицериды входят в состав практически всех липопротеидов и преобладают в хиломикронах и ЛПОНП. После приема жирной пищи концентрация ТГ в крови быстро повышается, но в норме через 10—12 ч возвращается к исходному уровню.
У больных сахарным диабетом, ожирением, метаболическим синдромом ТГ длительно не приходят к норме. Повышенное содержание ТГ в крови предрасполагает к развитию атеросклероза.
Жирные кислоты (ЖК). Они синтезируются в организме из продуктов распада углеводов и поступают с пищей. ЖК используются в организме в качестве источника энергии. В состоянии основного обмена окисление ЖК происходит в миокарде, печени, а во время физической нагрузки — в скелетной мускулатуре. Выделяют насыщенные и полиненасыщенные ЖК. Первые преобладают в пищб животного происхождения, а полиненасыщенные — в растительных маслах и рыбьем жире.
Фосфолипиды являются главными структурными компонентами клеточных мембран, их содержание в крови никак не связано с риском развития атеросклероза.
Липопротеиды (ЛП) — водорастворимые белково-жировые комплексы, в состав которых входят холестерин, белки, фосфолипиды. Основными ЛП в зависимости от их плотности, размеров и состава входящих липидов являются: ЛПОНП, ЛПНП, ЛПВП.
Липопротеиды очень низкой плотности. Они синтезируются в печени и в основном состоят из эндогенных ТГ и в меньшей степени из эфиров ХС (10-15%). Гипертриглицеридемия часто диагностируется у пациентов с инсулин-независимым сахарным диабетом, гипотиреозом, ожирением. ЛПОНП служат фактором риска развития атеросклероза.
Липопротеиды низкой плотности (бета-липопротеиды). Они состоят на 60-70% из ХС. Повышенное содержание в плазме ЛПНП отчетливо связано с развитием: коронарного, каротидного и периферического атеросклероза. Основной функцией ЛПНП является транспорт липидов в периферические клетки.
Липопротеиды высокой плотности — антиатерогенные липопротеидные частицы выполняют функцию обратного транспорта ХС из периферических тканей в печень, где ХС подвергается катаболизму до желчных кислот, которые выводятся из организма и, таким образом, тормозят развитие атеросклероза. Чем выше концентрация ХС ЛПВП, тем эффективнее осуществляется их защитная функция от поражения атеросклерозом.
ЛПВП обладают также такими уникальными свойствами, как способность выступать в роли антиаксидантов, препятствующих образованию окисленных либо атерогенных ЛПНП. ЛПВП выступают и в роли антиагрегантов, профибринолитиков, а также обладают противовоспалительным действием.
Определение уровня общего ХС, ТГ, ЛПНП, ЛПВП (в сыворотке крови) следует проводить не ранее чем через 24 дня после острого ИМ, не раньше, чем через 3 мес. после больших операций. Кровь берут утром натощак через 12-14 ч после последнего приема пищи, разрешается пить только воду, прием любой пищи сказывается, в первую очередь, на повышение ТГ.
Патогенез атеросклероза
Признана липидная теория развития атеросклероза, разработанная еще в 1915 г. отечественными учеными H.H. Аничковым и С.С. Халатовым. В настоящее время наиболее популярна теория, в соответствии с которой атеросклероз рассматривается как реакция на повреждение сосудистой стенки (прежде всего эндотелия). Наиболее важным повреждающим фактором выступает гиперхолестеринемия. Основными носителями общего ХС в плазме крови являются ЛПНП. Циркулирующие в крови ХС ЛПНП в результате окисления, влияния никотина табака подвергаются структурным изменениям (модифицируются), приобретая атерогенные свойства. ЛПНП, изменяя структуру эндотелия сосудов, повышают ее проницаемость для холестерина и возникает избыточная инфильтрация ЛПНП в стенку сосуда.
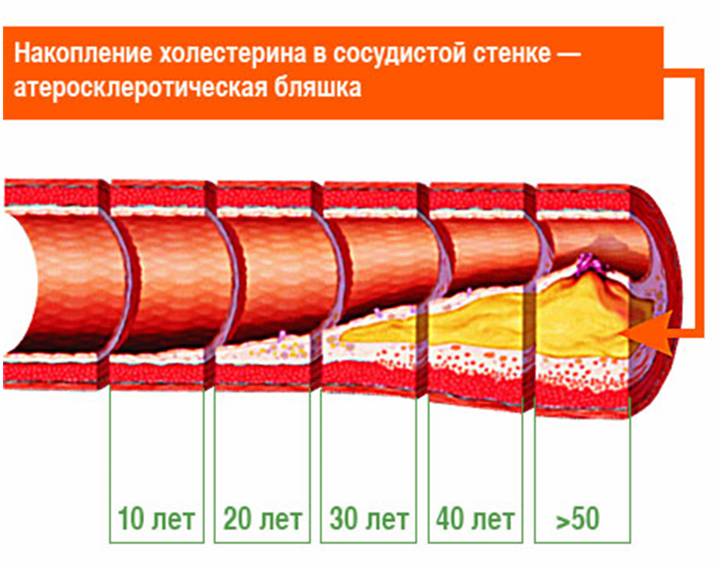
Следующим этапом атерогенеза является инфильтрация интимы циркулирующими моноцитами. После окисления липопротеиды захватываются моноцитами крови и проникают в субэндотелиальное пространство сосуда. В интиме под влиянием ряда факторов они превращаются в активный тип клеток — макрофаги. Последние заполняются продуктами распада липопротеидов (холестерином и его эфирами) и превращаются в пенистые клетки, богатые эфирами ХС. В конечном итоге пенистые клетки гибнут и в интиму «изливается» накопленный клеткой холестерин и дает начало липидным полоскам — первой стадии атеросклеротической бляшки. Макрофаги одновременно секретируют биологически активные соединения, которые вызывают раздражение гладкомышечных клеток интимы сосудов, в результате активно синтезируются соединительнотканные белки (коллаген), которые покрывают холестериновую массу плотной фиброзной покрышкой. Таким образом, формируется атеросклеротическая бляшка.
На ранних этапах атеросклеротическая бляшка имеет тонкую соединительнотканную оболочку.
Это так называемые «ранимые бляшки». Благодаря своей эластичности и небольшим размерам они обычно не вызывают гемодинамически значимого сужения коронарных артерий. В дальнейшем клиника болезни будет зависеть от того, где располагается бляшка, и как она себя поведет.
Тонкая фиброзная оболочка может быть повреждена под влиянием внешних (курение, физические и психоэмоциональные нагрузки, сахарный диабет) или внутренних факторов (повышение артериального давления (АД), сокращения сердца, воздействие протеаз и других факторов). Нарушение целостности фиброзной капсулы приводит к контакту содержимого бляшки с тромбоцитами с последующим формированием тромба на месте разрыва бляшки. В результате развивается клиника острого коронарного синдрома — нестабильная стенокардия, инфаркт миокарда или наступает внезапная смерть.
На поздних стадиях развития фиброзные бляшки представляют собой плотные ригидные образования, имеющие прочную соединительнотканную капсулу. Такие бляшки вначале бывают гемодинамически незначимы с бессимптомным течением болезни, но это бывает до тех пор, пока стеноз сосуда не достигает критической степени (75% и более) или не разовьются тромбоз, аневризма или эмболия. Сначала клиническая картина отражает лишь невозможность усиления кровотока в ткани при увеличении ее потребности в кислороде (стенокардия напряжения или перемежающая хромота).
Обычно эти симптомы развиваются постепенно.
Таким образом, основными причинами атеросклеротических заболеваний жизненно важных органов и их серьезных осложнений (внезапной смерти, инфаркта миокарда, нестабильной стенокардии, мозгового инсульта и т.д.) являются гиперхолестеринемия и специфические изменения липидного спектра крови, характеризующиеся высоким уровнем в крови проатерогенных липидов холестерина — ЛПНП, ТГ и низким уровнем антиатерогенного холестерина ЛПВП.
Факторы риска развития атеросклероза
Научной концепцией предупреждения сердечнососудистых заболеваний, связанных с атеросклерозом, стала концепция факторов риска. Причины возникновения ССЗ пока неясны, однако были выявлены факторы риска, под которыми понимают характеристики, способствующие развитию и прогрессированию заболевания. Среди многочисленных факторов риска ССЗ основными считаются три: курение, дислипидемия и артериальная гипертония.
После появления у человека признаков ССЗ, связанных с атеросклерозом, факторы риска продолжают действовать, способствуя прогрессированию заболевания, и ухудшают прогноз. Поэтому коррекция факторов риска у больных с ИБС должна быть составной частью тактики лечения. В практической деятельности часто приходится иметь дело с пациентами, у которых одновременно имеется несколько факторов риска и более.
В настоящее время разработаны прогностические коэффициенты, позволяющие на основании уровня факторов риска определять риск заболеваемости и смертности от ССЗ на 5-10 лет вперед для больших популяций.
Различают модифицируемые и немодифицируемые факторы риска (ФР) развития атеросклероза.
К основным факторам риска атеросклероза относят: артериальную гипертензию, курение, увеличение содержания липидов в сыворотке крови, сахарный диабет (СД), ожирение, депрессию, принадлежность к мужскому полу, наличие в семейном анамнезе случаев раннего атеросклероза. Предполагаемыми факторами риска являются гиподинамия и старение. У женщин в постменопаузе распространенность клинических проявлений атеросклероза возрастает и приближается к показателям, характерным для мужчин соответствующей возрастной группы. При наличии нескольких факторов их воздействие синергично.
Гиперлипидемия — основной фактор атеросклероза. В многочисленных исследованиях доказано, что между повышенными уровнями в плазме крови общего ХС, холестерина ЛПНП и риском развития атеросклероза и ИБС имеется четкая положительная корреляция, тогда как с уровнем ХС ЛПВП корреляция отрицательная. Для практических целей часто исследуют только уровень общего ХС. Согласно последним международным рекомендациям, показатели его в пределах 5,0 ммоль/л считается нормальными у лиц без признаков ИБС и факторов его риска.
Артериальная гипертензия. Значение повышенного артериального давления (АД), как фактора риска ИБС, инсульта и сердечной недостаточности, убедительно доказано в многочисленных исследованиях. АГ считают ведущим фактором риска прогрессирования атеросклероза. Роль этого фактора риска еще больше возрастает, если учесть, что 40% населения страдает повышенными цифрами АД.
Известно, что риск развития повторного инфаркта у лиц с АГ отмечается в 5 раз, а мозгового инсульта в 7 раз чаще по сравнению с пациентами без АГ.
Следует поддерживать АД у пациентов на уровне менее 140/90 мм рт. ст. Недостаточно активное лечение гипертонии с неполным гипотензивным эффектом — наиболее частый просчет в действиях практического врача.
Табакокурение. Связь курения с развитием ИБС общеизвестна. Курение влияет как на развитие атеросклероза, так и на процессы тромбообразования.
Продукты табакокурения обладают вазоспастическим действием, нивелируя тем самым действие лекарственных препаратов. Следует убедить больного в необходимости отказа от курения или хотя бы на первом этапе уменьшить число выкуренных сигарет в сутки. Отмечено, что большая часть больных продолжает курить уже через несколько дней после острого инфаркта миокарда.
Поэтому важна разъяснительная работа среди курильщиков, психологическая поддержка окружающих, ограждение от «пассивного курения».
В трудные периоды прекращения курения — первые недели, месяцы — следует рекомендовать проведение никотинозаместительной терапии (жевательные резинки и пластыри с никотином). Эффективна иглорефлексотерапия. Курсы лечения повторяют при появлении желания курить.
Сахарный диабет. Оба типа СД заметно повышают риск развития ИБС, инсульта и заболеваний периферических сосудов. Повышение риска связано как с самим СД, так и с большей распространенностью других факторов риска у этих пациентов.
Для снижения риска развития сосудистых осложнений у больных СД необходимы нормализация углеводного обмена и коррекция других факторов риска, в основном АГ и дислипидемии.
Избыточная масса тела повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. Ожирение увеличивает общую смертность и смертность от ССЗ в 1,5-2 раза. Она повышает риск не только ИБС, но и АГ, сахарного диабета 2-го типа, сердечной недостаточности, инсульта и других заболеваний.
Индекс массы тела менее 25 кг/м2 классифицируется как идеальный вес, 25-29 — повышенный вес, 30-34 — I степень ожирения, 35-39 — II степень, 40 кг/м2 и выше — III степень ожирения. Более опасно абдоминальное ожирение (окружность талии для мужчин более 94 см и для женщин — более 80 см). Отношение окружности талии к окружности бедра у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения.
Гиподинамия. У лиц с низкой физической активностью ССЗ развиваются в 1,5-2,5 раза чаще, чем у людей, ведущих физически активный образ жизни. Для профилактики атеросклероза, ССЗ и укрепления здоровья наиболее подходят физические упражнения, предусматривающие регулярные ритмические сокращения больших групп мышц: быстрая ходьба, езда на велосипеде, бег трусцой, плавание, ходьба на лыжах и др. Частота занятий физическими упражнениями должна быть 4-5 раз в неделю, продолжительность занятий — 30-40 мин.
Психосоциальные факторы. Развитию и/или прогрессированию ССЗ способствуют такие факторы, как длительная депрессия, тревога, отсутствие социальной поддержки, невозможность обеспечить выполнение работы при высоких требованиях. Роль психогенного фактора и депрессии в развитии ССЗ и смертности подтверждает повышение ее в период развала СССР и во время дефолта (1998 г.).
Злоупотребление алкоголем. Зависимость между употреблением алкоголя и смертностью от ИБС имеет связанный характер: у непьющих и особенно много пьющих риск выше, чем у пьющих умеренно (до 30 г в день в пересчете на чистый этанол).
Лабораторная диагностика нарушений липидного обмена Нарушение липидного обмена проявляется изменениями основных липидных параметров в крови. Для оценки липидного профиля определяют общий ХС, ТГ, ХС ЛПНП, ХС ЛПВП, атерогенный индекс После клинического обследования, определения содержания липопротеидов в крови следует оценить риск развития ССЗ. В соответствии с Европейскими рекомендациями выделяют 3 группы лиц, у которых риск возникновения ССЗ рассматривается как высокий.
В первую группу входят больные с установленной ИБС и/или клиническими проявлениями атеросклероза другой локализации (атеросклерозом сосудов почек, мозга, нижних конечностей, аневризмы брюшного отдела аорты). Они в наибольшей степени нуждаются в активных мерах по вторичной профилактике, включая немедикаментозные и медикаментозные (липотропные) методы.
Во вторую группу входят лица без клинических проявлений ИБС и ее эквивалентов, но с наличием нескольких факторов риска (ФР). К ним относят и пациентов с выраженным одним из ФР: ХС больше 8 ммоль/л, ХС ЛПНП больше 2,6 ммоль/л, АД больше180/110 мм рт.ст. Такие пациенты нуждаются в активных профилактических мероприятиях: диета, прекращение курения, повышение физической активности, коррекция веса тела и др. При недостаточном эффекте немедикаментозной терапии следует использовать противосклеротическую терапию.
В третью группу относят пациентов, у которых среди ближайших родственников (родители, братья или сестра) было отмечено раннее начало ИБС или других сосудистых заболеваний (у мужчин меньше 55 лет, у женщин меньше 65 лет).
Как лечить атеросклероз
Существуют медикаментозные и немедикаментозные методы дифференцируемой коррекции всех имеющихся видов нарушения липидного спектра крови.
Целью гипилипидемической терапии для пациентов с клиническим проявлением атеросклероза (ИБС, мозговой инсульт, перемежающая хромота, аневризма брюшного отдела аорты и другие осложнения) является снижение общего ХС меньше 4,0 ммоль/л, ЛПНП меньше 2,6, ЛПВП больше1 ммоль/л и ТГ меньше 2 ммоль/л.
Столь же интенсивная гиполипидемическая терапия должна быть у пациентов с СД 2-го типа, имеющих особенно высокий риск развития ИБС.
Немедикаментозная терапия. Важное значение в лечении атеросклероза придается воздействию на модифицируемые (устранимые) факторы риска болезни.
Диета является обязательной составляющей комплексной терапии гиперлипидемий. Строгость диетических рекомендаций зависит от степени гиперлипидемии и сопутствующих ФР. Среди жиров обязательно должны быть ограничены насыщенные жирные кислоты, входящие в состав жиров животного происхождения и молока. Взамен им должно быть увеличено употребление растительного масла, рыбьего жира и морепродуктов.
Диета должна быть богата овощами, фруктами, содержащими витамины, естественными антиоксидантами и растворимыми и пищевыми волокнами. Строгая диета может снизить уровень ХС ЛПНП на 5-15%. Однако строгий диетический режим реально способен снизить уровень ХС в среднем только на 5,3%. Следует помнить, что для большинства людей трудно бывает изменить свои пищевые привычки.
Рекомендуется снизить вес тела при его повышении до оптимального. Нормальный индекс массы тела находится в пределах 18,5-25 кг/м2. В норме у мужчин объем талии не должен превышать 94 см, у женщин — 80 см. Следует контролировать суточный калораж пищевого рациона для поддержания баланса между потреблением и расходом энергии.
Для снижения избыточного веса следует перейти на питание небольшими порциями 5-6 раз в день, включить 12 раза в неделю разгрузочные дни (овощные, фруктовые, кефирные) Необходимо повысить физическую активность: 3—5 раз в неделю совершать пешие прогулки в темпе, позволяющем довести частоту сердечных сокращений (ЧСС) до 60-70% от максимально допустимой для данной возрастной группы. Полезны регулярная утренняя гимнастика, комплексы лечебной физкультуры. Следует избегать изометрических усилий (подъем тяжести, перенос груза).
Достаточное внимание должно быть уделено другим факторам риска: обязательный отказ от курения, коррекция цифр АД, углеводного обмена при сахарном диабете.
Гиполипидемическая терапия. Медикаментозная терапия должна проводиться с момента постановки клинического диагноза атеросклероза. При этом ошибочной является рекомендация ограничиться сначала только немедикаментозными методами лечения в течение нескольких месяцев.
Классификация антисклеротических препаратов
• Ингибиторы ГМК-КоА-редуктазы (статины): ловастатин (мевакор, холетар, ровакор), симвастатин (зокор, вазилип, симвакорд, симвор, симло), правастатин (липостат), флувастатин (лескол), аторвастатин (липримар), розувастатин (крестор).
• Производные фибровой . кислоты (фибраты): гемфиброзил, безафибрат, ципрофибрат, фенофибрат).
• Производные никотиновой кислоты (эндурацин, никотиновая кислота).
• Полиненасыщенные жирные кислоты — компоненты рыбьего жира.
Все перечисленные средства прошли длительные многоцентровые испытания по стандартам медицины, основанной на доказательствах, и признаны высокоэффективными. Они снижают на 25-30% уровень общего ХС, умеренно снижают уровень ТГ и повышают концентрацию ЛПВП, но самое главное — они вызывают регрессию атеросклеротических бляшек в коронарных артериях и других важных сосудистых бассейнах, что приводит к снижению сердечнососудистой и общей смертности.
Наиболее эффективными среди всех противосклеротических средств оказались статины, ингибирующие синтез ХС в печени на уровне образования мевалоновой кислоты. Доказано, что длительный (свыше 5 лет) прием статинов сопровождается снижением смертности от ИБС, частоты внезапной смерти, инфаркта миокарда на 30%.
К сожалению, в общей российской практике статины используются крайне недостаточно (не более 0,5% больных с ИБС), а достижений целевого уровня атерогенных фракций липопротеидов наблюдается еще меньше. Помимо снижения общего ХС статины обладают и другими плеотропными свойствами:
• улучшают функциональное состояние эндотелия — восстанавливают эндотелийрелаксирующие свойства крови;
• оказывают положительное влияние на реологические и тромбообразующие свойства крови;
• уменьшают объем липидного ядра (стабилизируют бляшку);
• укрепляют оболочки бляшки, за счет противовоспалительного действия;
• уменьшают развитие гипертрофии и фиброза кардиомиоцитов;
• ингибируют синтез коллагена;
• обладают антиишемическим действием.
Статины рекомендуются независимо от уровня липидемии всем пациентам с инфарктом миокарда, нестабильной стенокардией, мозговым инсультом, а также с целью первичной профилактики ИБС лицам мужского пола среднего возраста и старше, имеющих 2 и более факторов риска ИБС.
Учитывая, что только 1/3 ХС поступает с пищей и 2/3 его синтезируется в печени, становится понятной роль статинов в снижении липидов в крови. Следует ещё раз подчеркнуть, что лекарственная терапия гиперлипидемии в рамках вторичной профилактики ИБС у больных с АГ должна проводиться на фоне эффективного диетического вмешательства.
Дозировка статинов. Обычно средняя терапевтическая доза статинов колеблется от 10 до 80 мг/сут и назначаются они: при первичной профилактике — 10 мг/сут, вторичной — 20 мг/сут. Максимальная доза составляет 40 мг/сут. Принимать их следует вечером, по той причине, что именно в ночное время идет наиболее интенсивный синтез ХС. Положительный эффект от приема статинов отмечается уже через 3 дня от начала лечения. Максимальный эффект достигается через 4-6 недель. Если не достигнут желаемый уровень ХС, начальную дозу следует увеличивать через каждые 4 недели. Обязательно должен быть постоянный прием препаратов, так как уже через один месяц после прекращения лечения уровень липидов в крови возвращается к исходному.
Статины хорошо переносятся. Побочные эффекты в виде дискомфорта со стороны желудочно-кишечного тракта и повышения активности печеночных ферментов отмечаются не более чем у 0,5-1,5% пациентов. Если уровень хотя бы одного из печеночных ферментов при двух последовательных измерениях превышает в 3 раза верхние пределы нормальных значений, прием статина следует отменить. Редко отмечаются миопатия и миалгия.
Наиболее опасное осложнение — рабдомиолиз (распад мышечной ткани), в этих случаях прием статинов следует немедленно прекратить.
Противопоказанием к назначению статинов являются любая форма паренхиматозного заболевания печени, беременность, кормление грудью и индивидуальная непереносимость.
Секвестранты желчных кислот (холестирамин и колистипол). Препараты этой группы используются почти исключительно как дополнение к статинам для усиления их действия на высокий уровень общего ХС. Небольшое число пациентов, которым противопоказаны статины, принимают только препараты этой группы. Механизм действия их основан на связывании желчных кислот в кишечнике и увеличении их выведения с калом.
Никотиновая кислота. Этот препарат, назначаемый в дозе 2-3 г в день, снижает уровень общего ХС на 15-20% , ТГ — на 25-30% , повышает уровень ЛПВП на 10%. Он показан лицам с умеренной гиперхолестеринемией и гипертриглицеридемией. Во избежание побочных эффектов в виде резких приливов, жара дозу препарата необходимо титровать постепенно. Этот недостаток во многом нивелируется использованием никотиновой кислоты пролонгированного действия (эндурацин), при приеме которого никотиновая кислота медленно поступает в кровь, постепенно достигая необходимой концентрации. Схема лечения эндурацином: 1-я неделя — 1 табл. (500 мг) 1 раз после еды; 2-я — по 500 мг 2 раза в день; 3-я — по 500 мг 3 раза в день.
Никотиновую кислоту не рекомендуют принимать больным сахарным диабетом, подагрой, язвенной болезнью желудка и 12-перстной кишки.
Фибраты (гемфиброзил, фенофибрат, безафибрат и ципрофибрат). Их назначают в дозах 100-200 мг 1 раз в сутки. Фибраты существенно снижают в крови ТГ, фибриноген и повышают уровень ЛПВП. Основными показаниями для назначения фибратов являются высокий уровень ТГ, низкий уровень ЛПВП, выраженная гиперлипидемия смешанного типа.
Меньшую роль в лечении гиперлипидемий играют ненасыщенные жирные кислоты (омега-3, препараты рыбьего жира). Их назначают в высоких дозах (12-16 г/сут) больным с выраженной гипертриглицеридемией, чаще в сочетании с фибратами или никотиновой кислотой. Омега-3 может снизить уровень ТГ на 30% при дозе 3 г/сут и на 50% при дозе 9 г/сут. Применение препаратов рыбьего жира позволяет снизить на 10-15%» риск развития ИБС.
Прочие виды лечения. Пищевые добавки, содержащие растворимые волокна (овсяные отруби, гуарану, пектины, чеснок), позволяют дополнительно снизить уровень общего ХС и ХС ЛПНП в крови на 5— 7%, однако относиться к ним надо как к добавкам, а не как к самостоятельному виду лечения.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!