Геморрой
 |
 |
 |
Содержание
Термин «геморрой» введен в медицину Гиппократом: haiμa(греч.)-кровь, rheo(греч.)-теку, истекаю. Таким образом, дословный перевод слова геморрой haiμarheoides, - это истечение крови, кровотечение. Основной признак заболевания – ректальные кровотечения. Древнерусское, теперь уже вышедшее из употребления название этой болезни – почечуй, произошло тоже от корня «теку» (течь, потечь, почечуй).
Классификация геморроя
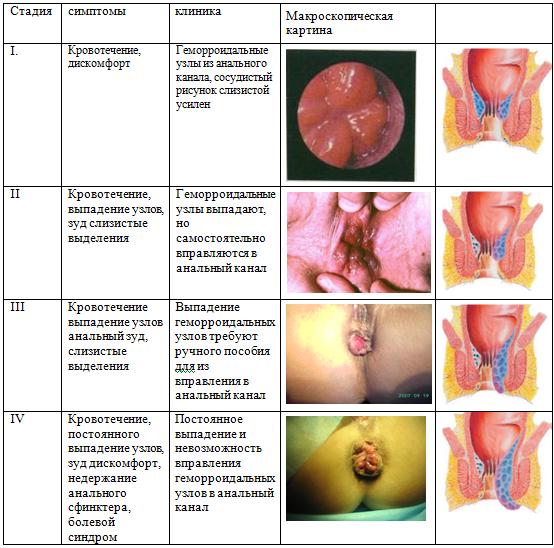
I. По локализации
1. Внутренний геморрой
2. Наружный геморрой
3. Комбинированный геморрой
II. По клиническом проявлениям
1. Бессимптомный геморрой
2. Геморрой у беременных.
3. Хронический геморрой:
1 стадия ректальные кровотечения без выпадения внутренних геморроидальных узлов
2 стадия – узлы выпадают при дефекации, а затем, после дефекации самостоятельно, волевым сокращением сфинктера вправляются в анальный канал (с кровотечением или без него);
3 стадия - узлы выпадают при дефекации, имеется необходимость их ручного вправления в анальный канал после дефекации (с кровотечением или без него);
4 стадия - постоянное выпадение внутренних узлов при дефекации или физической нагрузке и неудержание их в анальном канале после ручного вправления (с кровотечением или без него).
Этиология и патогенез геморроя
До середины прошлого века считалось, что геморрой – патология обычных вен прямой кишки, их варикозное расширение (по аналогии с варикозным расширением вен пищевода или нижних конечностей). В последние 40-50 лет представление о патогенезе геморроя кардинально изменилось.
Геморроидальные узлы возникают вследствие избыточного развития пещеристой ткани в области коллекторов из-за постоянного патологического переполнения кровью кавернозных вен. Причины гиперплазии кавернозной ткани - затруднение оттока крови по прямокишечным венам, а также усиление артериального притока по прямокишечным артериям.
Затруднение оттока крови по прямокишечным венам возникает по следующим причинам:
- Систематическое повышение внутрибрюшного давления из-за сокращения мышц передней стенки живота – хронические запоры, работа, связанная с поднятием тяжести.
- Механическое сдавление вен таза - работа в положении «сидя», опухоли брюшной полости, воспалительные инфильтраты малого таза.
- Беременность и роды при врожденной недостаточности строения венозной системы. В конце 1 или в начале 2 триместра беременности происходит дополнительное сдавление вен малого таза беременной маткой. Длительный потужной период родов вызывает резкое повышение внутрибрюшного давления и затруднение оттока по венам таза.
- Портальная гипертензия
Избыточный приток артериальной крови возникает по следующим причинам:
-постоянное употребление раздражающей острой пищи, богатой специями, чесноком, уксусом и пр.;
- неумеренный, частый прием алкоголя
- системное повышение артериального давления при гипертонической болезни.
Указанные механизмы приводят к избыточному развитию кавернозной ткани и формированию увеличенных геморроидальных узлов. Покрывающая их слизистая оболочка, становится тонкой и ранимой. Плотные каловые массы легко повреждают ее при затрудненной дефекации. Возникает ректальное кровотечение. Поскольку кавернозные вены заполняются артериальной кровью из впадающих в них улитковых артерий, кровотечение при геморрое носит артериальный характер.
В механизме выпадения внутренних геморроидальных узлов имеет значение механический (дистрофический) фактор. Дистрофические процессы происходят в соединительной ткани подслизистого слоя и в связке Паркса, удерживающей кавернозные тельца в анальном канале. Происходит постепенное «соскальзывание» увеличенных внутренних геморроидальных узлов относительно подслизистой основы и их выпадение из анального канала при сокращении мышц тазового дна.
Симптомы геморроя
Клиническая картина заболевания зависит от формы геморроя, согласно приведенной классификации.
Бессимптомный геморрой
У определенного числа лиц при пальцевом ректальном исследовании или при аноскопии, ректороманоскопии фиброколоноскопии в стенках анального канала на 3,7,11, часах условного циферблата выявляются 3 выпячивания слизистой (формирующиеся внутренние геморроидальные узлы), мягкие, подвижные, безболезненные, не кровоточащие.
Такие пациенты – группа риска. Лечение не требуется. Профилактика: борьба с запорами, специальные физические упражнения – гимнастика сфинктера, отказ от частого приема алкоголя, исключение острой пищи.
Геморрой у беременных
Причины: частые запоры, сдавление тазовых вен маткой, сильные потуги.
Геморрой возникает у каждой пятой беременной женщины. При этом в половине случаев – это бессимптомный геморрой (жалоб нет, но при эндоскопии в типичных зонах анального канала обнаруживаются незначительно увеличенные внутренние геморроидальные узлы без признаков кровотечения).
Часто сочетание геморроя беременных и варикозного расширения вен нижних конечностей.
При бессимптомном геморрое у беременных лечение не требуется. Необходимы профилактические меры.
При появлении типичного геморроидального синдрома
а) небольшие интермиттирующие кровотечения алой кровью каплями во время дефекации;
б) выпадение внутренних геморроидальных узлов 1 стадии (самопроизвольно вправляющихся в анальный канал после прохождения кала);
в) незначительные, периодические ноющие боли в анальном канале, чаще до дефекации, – показано только консервативное лечение. Малоинвазивные вмешательства и оперативное лечение не применяется.
Хронический геморрой
Классический геморроидальный синдром включает в себя жалобы на:
А). Небольшие интермиттирующие кровотечения алой кровью напряженными каплями или струйкой. Геморроидальные кровотечения начинаются обычно одновременно с началом дефекации. Выделение крови, обычно, прекращается после прохождения кала через задний проход, т. к. слизистая над дефектом стенки узла склеивается. Если в течение нескольких дней у больного будет мягкий стул, то склеившаяся рана рубцуется, и кровотечение может не повторяется в течение нескольких недель. Анальные кровотечения встречаются у 85% больных геморроем.
Б). Второй симптом, характерный для хронического геморроя, - выпадение увеличенных внутренних геморроидальных узлов за пределы заднего прохода. Это происходит во время дефекации, чаще после длительного запора. При 2 стадии заболевания, после стула, узлы самостоятельно вправляются в прямую кишку. В случаях далеко зашедшего патологического процесса, для вправления выпавших узлов требуется ручное пособие (3стадия). 4 стадия это постоянное выпадение внутренних узлов при дефекации или при малейшей физической нагрузке и неудержание их в анальном канале после ручного вправления Незначительные, периодические ноющие боли в анальном канале, чаще до дефекации. Это может сочетаться с чувством влажности, жжения, зудом в промежности, повышенной чувствительностью перианальной кожи.
Анамнез заболевания. Течение болезни многолетнее. У женщин начало заболевания часто связано с беременностью и родами, у мужчин – с началом тяжелой постоянной физической нагрузки.
Анамнез жизни. Работа, связанная с длительным положением «сидя», с постоянной переноской тяжестей, с невозможностью регулярно опорожнять прямую кишку. Имеет значение склонность к постоянному употреблению острых приправ к пище, алкоголя. Хронический геморрой может развиться в результате длительного течения гипертонической болезни, портальной гипертензии.
Диагностика геморроя
Осмотр заднего прохода. Увеличенные наружные геморроидальные узлы легко заметны под перианальной кожей, могут быть несколько синюшны, мягкие на ощупь, легко спадаются при пальпации, безболезненны. При осмотре проводится дифференциальная диагностика хронического геморроя и хронической анальной трещины
Пальцевое ректальное исследование. Тонус сфинктера сохранен или может быть несколько снижен при выпадении внутренних узлов 2 –3 степени. Увеличенные внутренние узлы пальпируются в виде мягких, подвижных «складок» слизистой на 3, 7, 11 часах по условному циферблату в положении пациента на спине в проктологическом кресле. Возможно исследование в коленно-локтевом положении.
Инструментальное исследование. Обязательна ректороманоскопия жестким ректороманоскопом или фиброколоноскопия, т.к. под маской геморроя может скрываться, прежде всего, рак прямой кишки, а также доброкачественные ее опухоли, полипы и другие поражения толстой кишки, требующие другой тактики лечения.
Окончательный диагноз геморроя может выставить только квалифицированный хирург-проктолог (от греч. proktos– задний проход). Беседа с пациентом, наружный осмотр, обязательное пальцевое исследование прямой кишки, осмотр анального канала и геморроидальной зоны аноскопом – вот простые и информативные диагностические приемы, позволяющие определить правильный диагноз. Кровотечение из прямой кишки является грозным симптомом, который характерен и для других серьезных заболеваний толстой кишки, и, прежде всего, для колоректального рака. Поэтому, при появлении малейших признаков крови из заднего прохода или патологических образований в этой же области врач любой специальности должен убедить пациента немедленно обратиться к хирургу-проктологу.
Как лечить хронический геморрой
Все ведущие проктологи мира рекомендуют начинать лечение хронического геморроя с консервативных мероприятий. В странах Европы и США считается, что консервативная терапия показана 20–45% пациентов страдающих геморроем.
Консервативное лечение
Прежде всего, необходимо выявить особенности трудовой деятельности пациента и его образа жизни. Многие профессии – шоферы, «компьютерщики», телефонистки, и некоторые другие связаны с повышенным риском заболевания геморроем. Однообразная работа в положении сидя связана с застоем крови в венах таза и переполнению кавернозных телец прямой кишки. Этому же способствует запор, связанный с образом жизни и привычками, неумеренный прием алкоголя и острой пищи. Пациенту следует рекомендовать периодические «технологические» перерывы в течение рабочего дня со сменой положения тела, отказ от острой пищи и ограничения в употреблении алкоголя.
Лечебные клизмы нужно считать активным методом не только профилактики осложнений, но и лечения различных форм геморроя. В хронической стадии при наличии кровотечений, болей при дефекации клизмы размягчают каловый комок, делают его жидким, скользящим.
Особенно эффективны клизмы, которые содержат лекарственные препараты на основе растительных масел - подсолнечного, оливкового, персикового, облепихового.
Проходящее после клизмы через анальное кольцо жидкое растительное масло с включенными в нее кусочками кала не так раздражает геморроидальные узлы, как объемистая, сухая, плотная каловая пробка при самостоятельной дефекации, без клизмы. Стул с масляной клизмой дает возможность больному меньше напрягать брюшной пресс. Сфинктер растягивается в значительно меньшей степени. Давление в венах малого таза не достигает высокого уровня. Вследствие этого не происходит выпадения геморроидальных узлов во время дефекации. Меньше травмируются слизистая оболочка, покрывающая узлы. Геморроидальные кровотечения прекращаются.
Ректальные свечи. Наряду с клизмами, проктологи широко используют различные лекарственные препараты в виде ректальных свечей. Это традиционные прописи с адреналином, белладонной, папаверином, новокаином, анестезином, тромбином, ихтиолом, маслом какао. Эти препараты оказывают сосудосуживающе, спазмолитическое, обезболивающее и кровоостанавливающее действие, смягчающее симптомы хронического геморроя. В основном, рекомендуются готовые, официнальные свечи: анузол, проктогливенол, проктоседил, препарат «Г» и др. Другие, необходимые компоненты лечения, назначают в таблетках, инъекциях:
При единичных, незначительных ректальных кровотеченияхбез выпадения узлов проводится рутинная гемостатическая терапия: кальция глюконат (peros, в\м), кальция хлорид (в/в), викасол (peros, в\м), эпсилон-аминокапроновая кислота (в/в, капельно), дицинон (в/м), адреналин в виде свечей.
Малоинвазивные методы лечения хронического геморроя
В последние 5–10 лет среди проктологов-практиков получили широкое распространение так называемые малоинвазивные паллиативные вмешательства при хроническом геморрое, которые возможно производить в амбулаторных условиях:
склеротерапия внутренних не выпадающих кровоточащих геморроидальных узлов
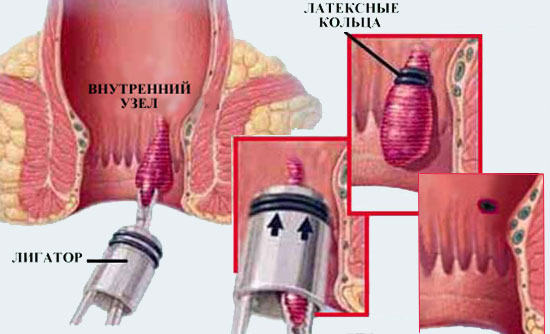
лигирование выпадающих внутренних узлов путем сдавления их сосудистой «ножки» латексной шайбой с помощью выкуумного лигатора;
инфракрасная фотокоагуляция внутренних геморроидальных узлов.
Подобные вмешательства, по данным зарубежных авторов, выполняются у 79-83% пациентов с классическим геморроидальным синдромом, и лишь у 20% больных, с их точки зрения, показана радикальная геморроидэктомия.
Склеротерапия внутренних геморроидальных узлов
Показания: Наличие незначительно увеличенных внутренних геморроидальных узлов с единственным клиническим признаком – ректальные кровотечения.
Противопоказания: больные гипертонической болезнью, наличие наружного или комбинированного геморроя, наличие выпадения внутренних узлов
Склерозирующие растворы: 5% раствор фенола в персиковом масле,
2-3% растворы тромбовара, этоксисклерола и др.
Анестезия местная, производится амбулаторно.
Инфракрасная фотокоагуляция внутренних геморроидальных узлов.
Показания: хронический внутренний геморрой 1 стадии при наличии в анамнезе редких необильных кровотечений одного, двух обострений.
Противопоказания: комбинированный геморрой, выпадение внутренних узлов. Обезболивание: наркоз, СПА. Проводится в стационаре в плановом порядке, возможно амбулаторное проведение процедуры.
Лечебное действие фотокоагуляции заключается в следующем. Производится локальная коагуляция слизистой оболочки анального канала в проекции сосудистой ножки геморроидальных коллекторов, локализованных на 3-х, 7-ми и 11-ти часах по циферблату в положении больного на спине.
Монополярная и биполярная электрокоагуляция основания геморроидального узла
За рубежом имеется небольшой опыт монополярной и биполярной электрокоагуляции основания геморроидального узла. При монополярной электрокоагуляции аппаратом « UltraDemicrovasive» для образования некроза используется ток с низким напряжением. Один узел обрабатывается в течение 10 минут. Недостатки – часты осложнения: кровотечения, раневая инфекция, электротравма. Отдаленные результаты не исследовались.
Радикальное хирургическое лечение хронического геморроя
В проктологических клиниках России самым распространенным способом радикального хирургического лечения хронического геморроя является операция, предложенная E.Milliganи C.Morganв еще в 1934г. в нескольких модификациях Государственного научного центра (ГНЦ) колопроктологии (г. Москва). Закрытая геморроидэктомия с полным восстановленим слизистой анального канала (модификация № 2), применяется у 74,8% пациентов с хроническим геморроем, поступающих в проктологические и общехирургические стационары.
Показания:
Хронический комбинированный геморрой с выпадением узлов 3, 4 стадий (с кровотечениями или без них).
Хронический комбинированный геморрой с обострениями (более 2 )
Противопоказания: тяжелая сопутствующая соматическая патология
Обезболивание: в/в, масочный наркоз или СПА
Операция проводится в стационаре, в плановом порядке.
В послеоперационном периоде диета – 1стол по Певзнеру. Постельный режим в течение 1 суток. Перед первым стулом – очистительная клизма (врачебная процедура).
Радикальной геморроидэктомии свойственны определенные недостатки:
- в течении 3-4 дней послеоперационного периода пациенты нуждаются в наркотических анальгетиках из-за выраженного болевого синдрома;
- у пожилых пациентов после вмешательства нередко возникает расстройство мочеиспускания, требующее специальных методов лечения;
- необходимо длительное пребывание в стационаре (7-10 дней);
- период утраты трудоспособности достигает 3-4 недель.
Именно поэтому в настоящее время все шире применяются малоинвазивные вмешательства.
Острый геморрой
У пациентов, страдающим хроническим геморроем может возникать состояние, именуемое «острый геморрой». Это состояние, или форму заболевания иногда, не совсем верно называют «ущемленный геморрой» или «тромбоз геморроидальных узлов». Правильное название – острый геморрой т.к. в патогенезе заболевания участвует несколько механизмов.
Этиология и патогенез острого геморроя
Чаще всего острый геморрой возникает при сочетанном и одновременном действии нескольких этиопатогенетических факторов, роль которых в развитии хронического геморроя указана ранее.
Это, прежде всего, - резкое повышение внутрибрюшного давления , например, из-за поднятия тяжести или другой причины, вызывающей значительное напряжения мышц передней стенки живота. При этом значительно ухудшается венозный отток от кавернозных коллекторов прямой кишки и давление в них возрастает.
Прием значительного количества алкоголя или острой пищи резко увеличивает приток артериальной крови по улитковым артериям в уже переполненные и расширенные кавернозные вены. Возникает полнокровие внутренних геморроидальных узлов.
Обильный стул после запора приводит к выпадению напряженных узлов, которые из-за увеличенного размера не в состоянии вправиться в анальный канал.
Возникает сильная боль и спазм сфинктера. Внутренние геморроидальные узлы ущемляются сфинктером.
Нарушается их кровоснабжение, возникает гипоксия, а затем ишемия или даже некроз слизистой, покрывающей выпавшие узлы.
Из-за недостаточного оттока через ущемленные вены возникает стаз, активируются процессы коагуляции вплоть до тромбоза выпавших узлов. Возрастает отек. Активируютсяпроцессы воспаленияв области заднего прохода и перианальной кожи.
Таким образом, острый геморрой можно определить как острое возникновение «конгломерата выпавших, ущемившихся, тромбированных и воспалившихся внутренних геморроидальных узлов».
Возможно исключение из этого определения, если патологический процесс касается только наружных геморроидальных узлов. В этом случае, выпадения и ущемления их разумеется нет, т.к. наружные узлы расположены под кожей, поверхностнее волокон сфинктера. Из перечисленных патологических моментов имеется лишь их тромбоз и воспаление Т. е. в этом случае речь идет о тромбированных и воспалившихся наружных геморроидальных узлах. Подобная клиническая картина характерна для 1 степени острого геморроя.
Классификация острого геморроя
- 1 степень - небольшие подкожные, слегка болезненные образования. Пальцевое ректальное исследование болезненно, но возможно. Воспаление тромбированных, выпавших узлов клинически не определяется.
- 2 степень - определяется небольшой конгломерат выпавших, плотных, синюшных невправляющихся внутренних геморроидальных узлов. Имеются признаки воспаления тромбированных, выпавших узлов. Пальцевое ректальное исследование невозможно из-за боли.
- 3 степень - вся окружность заднего прохода представляет собой резко болезненный плотный инфильтрат. Имеются признаки воспаления подкожной клетчатки и перианальной кожи. Багрово-синие узлы резко напряжены. Кожа вокруг отечна, гиперемирована.
- 4 степень - вокруг заднего прохода резко болезненный плотный инфильтрат значительных размеров. Багрово-синие узлы резко напряжены. На слизистой оболочке имеются участки некроза серо-зеленого или черного цвета. Воспаление перианальной кожи резко выражено.
Клиника острого геморроя
Жалобы на очень сильные, нетерпимые боли в заднем проходе и наличие выпавших, плотных, невправимых внутренних геморроидальных узлов. Иногда может быть субфебрильная температура. Боли резко усиливаются при дефекации, пациент стремится задержать опорожнение прямой кишки.
Анамнез заболевания. Начало острое. Обычно больной обращается к врачу в течение первых суток болезни. Начало заболевания пациент связывает с поднятием значительной тяжести, приемом большого количества алкоголя, острой пищи. Иногда острый геморрой может провоцировать обильный стул после длительного запора.
Почти в 90% случаев в беседе удается выяснить, что у больного в течение последних нескольких лет периодически появлялись симптомы хронического геморроя: незначительные периодические кровотечения алой кровью в виде напряженных капель тотчас после прохождения кала через задний проход 1-3 раза в месяц. Может быть указание на выпадение внутренних геморроидальных узлов от 1 до 3 стадии. И, наконец, этот эпизод «острого геморроя» оказывается не первым. Подобные случаи могут встречаться в анамнезе пациента 2, 3 и более раз в течение нескольких лет.
Анамнез жизни. Работа, связанная с длительным положением «сидя», с постоянной переноской тяжестей, с невозможностью регулярно опорожнять прямую кишку. Имеет значение склонность к постоянному употреблению острых приправ к пище, алкоголя.
Хронический геморрой может развиться в результате длительного течения гипертонической болезни, портальной гипертензии.
Диагностика. Диагноз острого геморроя легко выставить уже при осмотре заднего прохода. Положение пациента – на спине в проктологическом кресле или на кушетке в коленно-локтевом положении.
Клиническая картина, выявляемая при осмотре указана выше при классификации острого геморроя.
При осмотре проводится дифференциальная диагностика острого геморроя, анального рака, доброкачественных новообразований анального канала (полипы, гипертрофированные анальные сосочки).
Тромбированный и воспалившийся единичный наружный геморроидальный узел (1 степень острого геморроя) может быть принят за острый подкожный парапроктит. Окончательный диагноз в этом случае помогает выставить осторожное ректальное пальцевое исследование. При парапроктите помимо, якобы, «тромбированного наружного геморроидального узла» выявляется инфильтрат, распространяющийся вглубь, вдоль стенки прямой кишки и прилегающий к ней непосредственно. Пальпация слизистой, в глубине ампулы в области инфильтрата резко болезненна. В этот момент из «геморроидального узла» может выделиться гной. При 2, 3 и 4 степени острого геморроя пальцевое ректальное и инструментальные исследования резко болезнненны и при поступлении больного в клинику не производятся.
Однако, через 4-6 дней, после стихания острых явлений, когда выпавшие узлы полностью вправились в прямую кишку, обязательно выполняется ректороманоскопия жестким ректороманоскопом или фиброколоноскопия для оценки состояния внутренних узлов и определения показаний к оперативному лечению, а также для исключения других поражений толстой кишки, требующих отличной от геморроя тактики лечения.
Лечение острого геморроя
Должно начинаться с консервативных мер. Необходима госпитализация в хирургический стационар. Режим постельный –1-2 суток. Диета стол № 1 по Певзнеру. Насильственное вправление узлов категорически недопустимо. Перианальные новокаиновые блокады в настоящее время считаются устаревшим и опасным способом вправления ущемившихся узлов.
Анальгетики в первые сутки (баралгин, анальгин и пр.) в/м
Нестероидные противоспалительные препараты, (бутадион, ибупрофен, диклофенак, найз и пр.) - peros
Спазмолитики (но-шпа, папаверин) - peros
Антиагреганты (ацетилсалицилловая кислота 0,125 в сутки) - peros
Флеботропные препараты, повышающие тонус вен и улучшающие микроциркуляцию в кавернозных тельцах (эсцин, трибенозид, троксерутин, троксевазин, анавенол) - peros. Особенно эффективны препараты нового поколения: детралекс, цикло-три-форте, гинкор-форте, эндотелон и др.
Местное лечение. Гепариновая мазь, мазь «Троксевазин», нигепан, (Пермская фирма «Тенториум»). К группе комбинированных препаратов местного действия, содержащих обезболивающие, тромболитические и противовоспалительные компоненты относятся проктоседил и гепатотромбин Г, выпускаемые в виде мазевых, гелевых основ и суппозиториев. Гепатромбин Г содержит три компонента: местный анестетик полидоканол, преднизолон и гепарин. Ректальные суппозитории Гепатромбин Г вводят в прямую кишку после дефекации 1–3 раза в сутки. Мазь можно также вводить и в прямую кишку. Курс лечения Гепатромбином Г составляет от 7 до 14 дней. Гепатромбин Г, можно применять при беременности.
Применяют водорастворимые мази, обладающие противовоспалительным действием (левасин, левомеколь, мафинид).
Консервативная терапия вызывает уменьшение воспалительного компонента и нормализует кровоток в кавернозных тельцах прямой кишки временно. При стихании острых явлений, как указано выше, после ректороманоскопии и исключения других заболеваний толстой кишки выставляются показания к оперативному лечению геморроидэктомии. Чаще всего, через 6-7 дней после поступления больного в стационар.
Показания - те же, что указаны в разделе «Хронический геморрой».
Выполняется стандартная геморроидэктомия с полным или частичным восстановлением слизистой анального канала (операция Миллигана и Моргана в первой или второй модификации ГНЦ колопроктологии).
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!