Астма бронхиальная
 |
 |
 |
Содержание
Бронхиальная астма (БА) — хроническое рецидивирующее заболевание, основным патогенетическим механизмом которого является гиперчувствительность трахеобронхиального дерева к различным стимулам, основными клиническими проявлениями — приступы удушья (одышки), свистящего дыхания и кашля вследствие лабильной обструкции дыхательных путей.
Распространенность БА в странах Европы составляет 2—7% среди взрослого населения, причем показатель заболеваемости неуклонно растет. Увеличивается доля больных с тяжелой формой заболевания, участилось сочетание бронхиальной астмы с воспалительными бронхолегочными процессами и случаи лекарственной непереносимости. Повсеместно, в том числе и в высокоразвитых странах, отмечается рост смертности от бронхиальной астмы.
Этиология и патогенез бронхиальной астмы
тягощенная наследственность отмечается у 40—80% больных БА. Один из важнейших признаков заболевания — гиперреактивность бронхов — контролируется генетически и наследуется как аутосомно-доминантный признак.
Под генетическим контролем находится и уровень реагинов.
При тщательном аллергологическом обследовании у 70—80% больных БА - выявляют внешний этиологический фактор заболевания — экзогенный аллерген.
Выделяют несколько групп экзогенных аллергенов:
Бытовые аллергены. Домашняя пыль представляет собой сложную смесь из фрагментов клещей и других насекомых, эпидермиса, перхоти, слюны домашних животных и человека, бактерий, грибов, шелка, хлопка, бумаги и т.д.
Аллергены окружающей среды — пыльца растений, споры грибов, фрагменты насекомых и воздушного планктона. Аллергические заболевания, обусловленные пыльцой растений (поллинозы), к которым относится и бронхиальная астма, отличаются сезонностью обострений (во время цветения растений), сочетанием с явлениями риноконъюнктивита, метеотропностью (ухудшение в сухую ветреную погоду). Наиболее часто пыльцевую аллергию вызывает пыльца трав — тимофеевки, мятлика, пырея, крапивы, подорожника, амброзии, полыни; пыльца цветов — лютика, одуванчика, маргаритки, мака, тюльпана; пыльца кустарников — шиповника, бузины, сирени, лесного ореха, орешника; пыльца деревьев — березы, дуба, ясеня, тополя, ивы, сосны, ольхи, каштана. Обострение в летне-осенний период может быть обусловлено спорами грибов.
Профессиональные аллергены являются причиной развития бронхиальной астмы у 2% больных. Наиболее часто это высоко- или низкомолекулярные вещества, ирританты, пары, газы. Профессиональная астма чаще возникает у работников сельского хозяйства, пищевой, текстильной, деревообрабатывающей, химической, фармацевтической промышленности, сферы услуг. Ее отличительная черта — связь начала заболевания с работой в данных условиях, наличие эффекта элиминации. Симптомы заболевания развиваются в течение суток после работы на промышленном производстве. Преобладающие симптомы — кашель, свистящее дыхание и одышка.
Пищевые аллергены имеют этиологическое значение у 30—40% больных БА. Нутритивная бронхиальная астма часто не диагностируется — астмогенное действие пищевых продуктов не столь явное, связано с образованием гомоцитотропных антител. Пищевая бронхиальная астма сочетается с другими проявлениями пищевой аллергии — риносинуситом, нередко полинозом, мигренью, крапивницей, дерматитами, конъюнктивитом, лекарственной непереносимостью. Заболевание отличается упорным течением, плохо поддается лечению без элиминации пищевых аллергенов. Наиболее часто вызывают пищевую аллергию молоко, яйца, пшеничная мука, рыба, помидоры, цитрусовые, пищевые красители, консервы.
Лекарственные аллергены вызывают БА у 20—40% больных. Однако медикаментозная бронхиальная астма наблюдается реже, в основном при профессиональном контакте с антибиотиками и ферментными препаратами. Бронхоспазм может быть спровоцирован употреблением бета-адреноблокаторов и холинолитиков, нестероидных противовоспалительных препаратов.
Бактериальные аллергены. Концепция инфекционной аллергии (аллергии к микробным аллергенам) не получила достаточных подтверждений в качестве основного механизма инфекционно-зависимой бронхиальной астмы. Считают, что инфекционные факторы дыхательных путей не являются сами аллергенами, но способствуют сенсибилизации к небактериальным аллергенам, оказывают адъювантное действие.
Патогенез бронхиальной астмы сложен, существует несколько клинико-патогенетических вариантов. Факторы патогенеза БА условно можно разделить на иммунологические и неиммунологические.
Иммунологические механизмы
1. Реагины.
2. Базофильные лейкоциты и тучные клетки.
3. Эозинофильные лейкоциты.
4. Вторичные клетки-эффекторы. Нейтрофилы, альвеолярные макрофаги, моноциты, тромбоциты.
5. Медиаторы реакций гиперчувствительности немедленного типа.
Неиммунологические механизмы
Неиммунологические механизмы реализуются через первичные или вторичные клетки-эффекторы, медиаторные системы, рецепторы гладких мышц бронхов, сосудов, клеток бронхиальных желез.
1. Нейрогуморальные механизмы. Вагус (блуждающий нерв) регулирует калибр дыхательных путей человека.
2. Патология верхних дыхательных путей. Наблюдается у 60% больных БА. Слизистая оболочка носо- и ротоглотки содержит большое количество рефлексогенных зон. У больных появляются патологические рефлексы, обусловленные воздействием на рефлексогенные зоны ЛОР-органов — механическое раздражение, наличие воспалительного или аллергического процесса.
Рино-бронхиальный рефлекс заключается в передаче возбуждения с сенсорных волокон тройничного нерва на переднее и заднее легочное сплетение и приводит к бронхоспазму; Патологический осмо-бронхиальный рефлекс «включается» раздражением обонятельных рецепторов и также проявляется бронхоспазмом.
Наиболее часто провоцирующую роль играют запахи инсектицидов, косметики, содержащих аммиак моющих средств, свежей краски, табачного дыма, выхлопных газов, паров бензина.
3. Эмоциональные факторы. На фоне эмоционального стресса нарушаются процессы взаимодействия гормонов, нейромедиаторов, медиаторов с изменением реактивности иммунной системы и местных регулирующих механизмов. Невротический тип личности способствует хронизации бронхиальной астмы.
4. Дисгормональные механизмы. Глюкокортикоидная недостаточность способствует развитию аллергических процессов в легких, нарушению бронхиальной проходимости, эозинофильной инфильтрации стенок бронхов, бронхоспазму.
У 25% больных имеется некомпенсированная скрытая глюкокортикоидная недостаточность, сопровождающаяся повышением секреции аденокортикотропного гормона (АКТГ).
Наличие глюкокортикоидной недостаточности значительно осложняет течение бронхиальной астмы, ухудшает прогноз. Глюкокортикоидная недостаточность может быть как абсолютной, надпочечникового генеза, обусловленной снижением способности коры надпочечников синтезировать гормоны адекватно АКТГ-стимуляции. Причиной абсолютной надпочечниковой недостаточности может быть иммунное поражение надпочечников или стероидная терапия бронхиальной астмы — по принципу обратной отрицательной связи, экзогенное введение стероидов подавляет синтез эндогенных гормонов через снижение секреции гипоталамусом кортикотропных рилизинг-факторов.
Дисовариальные нарушения отмечаются у всех женщин с тяжелым течением бронхиальной астмы и у 75% женщин с легким и среднетяжелым течением заболевания. Нарушения в гипоталамо-гипофизарно-овариальнойсистеме характеризуются возрастанием уровня эстрогена и пролактина на фоне снижения прогестерона.
Снижение андрогенной и эстрогенной функции половых желез ухудшает течение БА.
Нарушение функции щитовидной железы наблюдается нечасто. Гипотиреоз способствует развитию бронхоспазма, поскольку сопровождается нарушением метаболизма кортикостероидов, простагландинов, гистамина. В фазу обострения у больных тяжелой формой бронхиальной астмы наблюдается повышение в крови уровня тиреотропного гормона (ТТГ) и Т-3 на фоне снижения Т-4.
5. Воспалительные процессы. Бактериальные и вирусные инфекции дыхательных путей, особенно их рецидивирующее течение, способствуют формированию необратимой бронхиальной обструкции, поскольку сопровождаются нарушением бронхиального дренажа, десквамацией эпителия бронхов, понижением бета-адренергической активности, повышением чувствительности вагусных рецепторов, сенсибилизацией к специфическим аллергенам, накоплением в бронхиальной стенке вторичных клеток-эффекторов, способных выделять медиаторы воспаления и аллергии.
6. Пищевая аллергия. Пищевые продукты могут оказывать астмогенное действие вследствие пищевой аллергии или неаллергических механизмов.
Провоцировать приступы могут продукты, содержащие гистамин, — колбасы, сыр, консервы, квашеная капуста, сухие вина, шпинат, помидоры; или способствующие выделению эндогенного гистамина — шоколад, орехи, ракообразные, яйца, клубника, бананы, помидоры.
7. Нестероидные противовоспалительные препараты. Данные средства ингибируют циклооксигеназный путь метаболизма арахидоновой кислоты с образованием простагландинов.
Клинико-патогенетические варианты бронхиальной астмы
• Аллергический — связан с воздействием аллергенов.
• Инфекционно-зависимый.
• Аутоиммунный.
• Дисгормональный — глюкокортикоидная недостаточность и дисовариальные расстройства.
• Нервно-психический.
• С выраженным адренергическим дисбалансом.
• Астма с первично измененной реактивностью бронхов, включая аспириновую астму и астму при физической нагрузке. Клинические формы бронхиальной астмы
Предастма (предастматическое состояние)
Развивается при острых или хронических заболеваниях бронхов и легких, особенно при хроническом обструктивном бронхите, характеризуется появлением преходящей обструкции бронхов.
Как правило, заболевание бронхолегочного аппарата у больных предастмой сочетается с дополнительными факторами риска: эозинофилией крови или мокроты, наследственной предрасположенностью к аллергическим заболеваниям, внелегочными проявлениями аллергии (вазомоторным ринитом, крапивницей, мигренью, отеком Квинке). Чем большее количество дополнительных факторов риска влияет на больного, тем выше вероятность трансформации процесса в астму.
Бронхоспастический (астматический) синдром у больных с предастмой проявляется приступами сильного кашля. Пароксизмы провоцируют резкие запахи, вдыхание холодного воздуха, острые вирусные инфекции, физические или эмоциональные нагрузки и т. д. Кашель купируется или уменьшается приемом бронхолитиков. Нередко в конце кашлевого пароксизма выделяется скудная вязкая мокрота со слизистыми пробками.
Еще одним признаком бронхиальной обструкции является одышка экспираторного характера, сопровождающаяся ощущением заложенности, хрипами в грудной клетке. Затрудненность дыхания купируется спонтанно, не требует применения бронхоспазмолитиков.
Решающее значение имеет выявление нарушений функции внешнего дыхания (ФВД) у больных с предастмой. Одним из наиболее ранних признаков бронхиальной обструкции с нарушением проходимости на уровне мелких бронхов является увеличение остаточного объема легких (ООЛ). Изменяется структура общей емкости легких (ОЕЛ): умеренно снижается жизненная емкость легких (ЖЕЛ), повышается ООЛ, увеличивается соотношение ООЛ/ОЕЛ.
Возрастает также функциональная остаточная емкость легких (ФОЕЛ). Характерно изменение разных параметров форсированного выдоха: увеличение объема форсированного выдоха за 1 секунду (ОФВ-1), снижение средней объемной скорости в середине форсированного выдоха (СОС 25—75%) и пиковой объемной скорости (ПОС). Повышается бронхиальное сопротивление R и снижается удельная проводимость бронхов.
Исследование ФВД с применением фармакологических проб позволяет выявить скрытое нарушение бронхиальной проводимости. Функциональный (бронхоспастический) компонент бронхиальной обструкции выявляется в пробе с бета-адреностимуляторами.
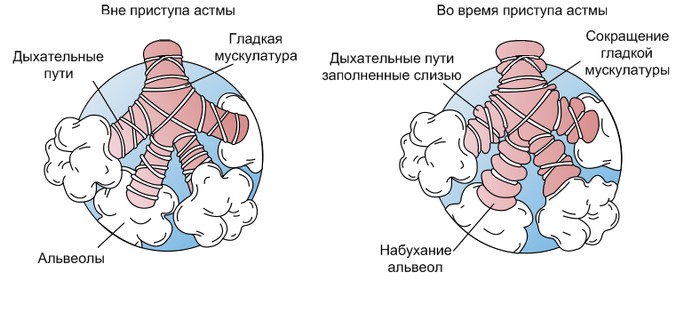
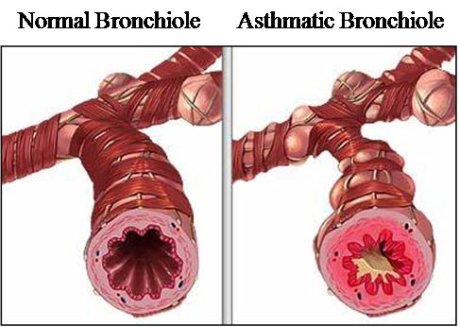
Приступ бронхиалной астмы (приступ удушья, экспираторной одышки) — основное клиническое проявление бронхиальной астмы, обусловленный генерализованной обструкцией внутригрудных отделов дыхательных путей в результате бронхоспазма, отека слизистой оболочки бронхов, гиперсекреции бронхиальной слизи. В развитии приступа БА выделяют три периода: период предвестников (продромальный), удушья и обратного развития.
Период предвестников отличается большим разнообразием симптомов.
У больных атопической бронхиальной астмой непосредственно предшествуют приступу обострение вазомоторного ринита, чиханье, заложенность носа, обильное серозное отделяемое из носа, першение в горле или явления аллергического конъюнктивита — зуд глаз, слезотечение. Возможен зуд кожи в области подбородка, шеи, спины.
У больных с выраженным вагусным компонентом бронхоспазма появляются тошнота, расстройство пищеварения, головная боль, усталость. Приступы чаще развиваются ночью в постели.
Пациенты с инфекционно-аллергической бронхиальной астмой, у которых и во внеприступный период имеется немало «легочных» жалоб (кашель, одышка и др.) в начале выраженного приступа отмечают усиление кашля вплоть до неэффективных кашлевых пароксизмов, ухудшение или полное прекращение отхождения мокроты (информативный признак!), нарастание одышки. Как правило, ухудшается настроение, появляются депрессия, тревожность.
Период удушья характеризуется одышкой, которая при БА имеет преимущественно экспираторный характер: продолжительность фазы выдоха может быть в 3—4 раза большей, чем продолжительность вдоха, скорость выдоха меньше скорости вдоха. Вдох становится коротким, сильным и глубоким, выдох — медленным, судорожным, сопровождается свистящими хрипами.
Иногда затруднен и вдох, и выдох. Типичным является урежение дыхания до 10—12 в минуту, хотя возможно и ускоренное дыхание.
Эквивалентом приступа удушья в настоящее время считают пароксизмальный кашель и свистящее дыхание — «латентная, кашлевая астма».
Период обратного развития очень вариабелен в своих проявлениях. Кашель с выделением мокроты часто становится предвестником окончания приступа. Мокрота обычно скудная, вязкая, пенистая, содержит белые плотные шарики и нити («жемчужная» мокрота) — слепки обтурированных бронхов. При атопической бронхиальной астме после приступа состояние больного нормализуется полностью — он хочет пить, нередко есть, иногда наблюдается легкая сонливость. У больных инфекционно-аллергической БА в течение нескольких часов сохраняется затрудненное дыхание, слабость, сонливость, депрессия.
Физикальные данные. Во время приступа больные часто принимают вынужденное положение сидя или стоя с наклоном туловища вперед, опираясь на руки, плечи при этом приподняты и сведены. Иногда принимают колено-локтевое положение. Выражена эмоциональная реакция — больной беспокоен, выражение лица страдальческое, испуганное, речь почти невозможна.
Лицо больного во время приступа одутловатое, покрыто холодным потом, крылья носа раздуваются при вдохе, шейные вены расширены. Грудная клетка «застыла» в положении максимального вдоха, во время вдоха нижние отделы грудной клетки, межреберные промежутки, надключичные ямки втягиваются внутрь. Выражено напряжение всех групп вспомогательных дыхательных мышц плечевого пояса, брюшного пресса, особенно межреберных, грудино-ключично-сосцевидных.
Иногда повышается до субфебрильных значений температура тела. Пульс учащен, нередко слабого наполнения, дыхательная аритмия. Нередко появляется акцент II тона над легочной артерией вследствие острой легочной гипертензии. Артериальное давление снижается на 20—30 мм рт.ст., у пожилых людей чаще повышается. При длительном тяжелом приступе могут появиться симптомы правожелудочковой недостаточности — увеличение печени, вздутие живота, метеоризм.
Диагностика бронхиальной астмы
Сбор анамнеза имеет большое значение в определении формы БА, выявлении основных этиологических факторов. При этом обязательно уточняются следующие моменты:
1. Отягощенная наследственность — бронхиальная астма или другие атопические заболевания у кровных родственников.
2. Атопические заболевания у больного в настоящий момент или перенесенные ранее — поллиноз, аллергический ринит или конъюнктивит, крапивница, экзема, отек Квинке, мигрень, пищевая аллергия.
3. Частые респираторные инфекции с развитием преходящего обструктивного синдрома.
4. Неудовлетворительные бытовые условия в момент обследования и ранее — наличие плесени, повышенной влажности и запыленности, присутствие домашних животных и т. д.
5. Профессия и условия работы в прошлом и настоящем.
6. Возраст больного в момент манифестации заболевания, характер начала заболевания — острое или постепенное.
7. Наличие суточного, сезонного или иного ритма в течении заболевания.
8. Условия, в которых ухудшается состояние больного (дома, на работе, в лесу, в походе и т. д).
9. Условия, в которых развиваются спонтанные ремиссии — эффект элиминации.
10. Влияние на состояние больного физических или эмоциональных нагрузок, менопаузы, беременности, фаз менструального цикла, нестероидных противовоспалительных препаратов.
11. Результаты предыдущих обследований и эффективность применяемых ранее методов лечения.
12. Сопутствующие заболевания органов дыхания, носоглотки, желудочно-кишечного тракта, лечение фармпрепаратами.
Анамнез заболевания дополняется аллергологическим анамнезом:
Лабораторные исследования. Гемограмма. Выявляется эозинофилия, лимфоцитоз, склонность к лейкопении. При длительном тяжелом течении может развиться компенсаторное повышение уровня эритроцитов, гемоглобина.
Аллергологические диагностические тесты
1. Клинические методы диагностики аллергии in vivo:
Аллергологические внутрикожные пробы проводятся путем введения аллергена. При этом возможны следующие варианты положительных диагностических тестов
• аллергическая реакция немедленного типа — ранняя, проявляется через10—15 мин в виде волдырей типа крапивницы, эритемы, уртикарных элементов, купируется через 3—4 часа. Реакция обусловлена наличием специфических IgE (реагинов) к данному аллергену;
• аллергическая реакция позднего типа — отсроченная, эритема и инфильтрация появляются через 3—4 часа после введения аллергена, максимум реакции наблюдается через 6—8 часов, купируется через 24 часа. В основе реакции — третий тип иммунологического повреждения, процесс обусловлен иммунными комплексами с участием IgE;
• гиперчувствительность замедленного типа проявляется покраснением и инфильтрацией кожи через 24—48 часов после введения аллергена. При выраженной реакции могут развиться пузыри и некроз кожи. В основе реакции — четвертый тип иммунологического повреждения по Джеллу и Кумбсу.
Прямые аллергологические кожные пробы. Принцип метода заключается в том, что у больных с атопическими заболеваниями сенсибилизирован не только шоковый орган, но и другие органы и ткани. Введение аллергена внутрикожно сопровождается ранними или поздними проявлениями аллергии.
Кожные пробы выполняются только в фазу ремиссии заболевания. За 24—36 часов до исследования прекращают прием антигистаминных препаратов.
Реакция считается положительной, если в месте введения аллергена возникает волдырь или эритема, выраженность реакции оценивается по 4-балльной системе. Для отбора тестируемых аллергенов используют данные анамнеза, при отсутствии таковых проводят тестирование с широким спектром стандартных аллергенов. Нередко специально готовят аллергены для тестирования, если имеются анамнестические предпосылки («индивидуальный аллерген»).
Чувствительность модификаций кожных проб возрастает в следующем порядке: скарификационная, уколом, внутрикожная. Начинают исследование со скарификационных тестов.
Пассивные (косвенные) кожные аллергологические пробы (проба Прауснитца — Кюстнера). При этом здоровому человеку вводят сыворотку больного аллергией (содержащую специфические IgE к этому аллергену), затем ему внутрикожно вводят аллерген. Если введенный аллерген соответствует введенным с сывороткой больного IgE, у здорового человека-индикатора в месте введения образуется волдырь или зона гиперемии. Исследование безопасно для больного, но представляет угрозу для здорового (перенос австралийского антигена, ВИЧ) и поэтому применяется ограниченно.
Провокационные аллергологические пробы заключаются в искусственном воссоздании симптомов заболевания путем введения ограниченной дозы аллергена. Провокационные пробы применяются в тех случаях, если данные аллергологического анамнеза не совпадают с результатами аллергологических кожных проб. Эти тесты наиболее специфичны для диагностики заболеваний аллергического генеза, их достоверность обусловлена тем, что аллергены непосредственно контактируют с шоковым органом, вызывая реакцию антиген—антитело и развитие симптомов аллергического заболевания. Существуют провокационные пробы с разнообразными путями введения аллергенов — ингаляционные, конъюнктивальные, назальные, оральные, тепловые, холодовые, физической нагрузкой, экспозиционные.
Провокационные ингаляционные пробы являются наиболее достоверным методом специфической диагностики БА, их используют для оценки степени чувствительности бронхов к аллергену (бронхиальное тестирование аллергена), эффективности специфической гипосенсибилизации и неспецифической терапии бронхиальной астмы. Ингаляционные пробы проводятся только в случаях несоответствия данных аллергологического анамнеза и кожных аллергологических диагностических проб.
Элиминационные пробы применяются в диагностике аллергических заболеваний для исключения возможности контакта больного с предполагаемым аллергеном. Проводятся в период обострения заболевания. Проба считается положительной в случае уменьшения или полного устранения симптомов заболевания после исключения контакта с аллергеном. При бытовой аллергии больной госпитализируется или направляется в санаторий, ему приходится отказаться от некоторых предметов обихода, домашних животных. При профессиональной аллергии больной переводится на другую работу или ему предоставляется лечебный отпуск.
При пищевой аллергии проводится курс лечебного голодания с последующим назначением одной из элиминационных диет — безмолочной, безпшеничной, безмясной, безовощной и т. д. Улучшение состояния больного, сокращение приступов бронхиальной астмы свидетельствуют о том, что исключенный продукт и является аллергеном. Для большей достоверности исследования затем проводят провокационную оральную пробу с предполагаемым аллергеном.
2. Лабораторные методы диагностики аллергии in vitro:
Поскольку провокационные пробы, проведенные даже в фазу ремиссии заболевания, небезопасны для пациента, нередко вызывают выраженные общие реакции вплоть до развернутого приступа бронхиальной астмы или астматического статуса, постоянно проводится поиск безопасных лабораторных методов диагностики аллергии. Лабораторные тесты абсолютно безопасны, могут выполняться в период обострения заболевания, в любые периоды времени, независимо от циркуляции аллергена в окружающей среде, на фоне специфической десенсибилизации.
А. Тесты, выявляющие повышение уровня специфических иммуноглобулинов Е (реагинов): Радиоаллергосорбентный тест (PACT). Радиоиммуносорбентный тест (РИСТ). Иммуноферментный анализ.
Б. Тесты, выявляющие сенсибилизацию клеток: Реакция торможения миграции лейкоцитов (РТМЛ). Реакция бласттрансформации лимфоцитов (РБТЛ). Тест Шелли (дегрануляции базофилов). Тест электрофоретической подвижности макрофагов. Тест показателя повреждения нейтрофилов (ППН). Тест высвобождения гистамина из базофилов и тучных клеток. Тест стимулированного адреналином гликогенолиза лимфоцитов.
Инструментальные методы. Рентгенологическое исследование. Электрокардиография. Функциональные методы исследования внешнего дыхания. Наиболее распространенными методами функционального исследования легких являются спирография, спирометрия, исследование отношений поток/объем.
Дифференциальный диагноз.
Существует большое количество заболеваний, сопровождающихся обструкцией бронхов.
Хронический обструктивный бронхит (ХОБ). Гипотоническая трахеобронхиальная дискинезия (экспираторный стенозтрахеи и крупных бронхов). Заболевания трахеи и гортани (сужение, перелом, опухоли, инородное тело и т.д.). Сдавление трахеи опухолью средостения, аневризмой, абсцессом, опухолью щитовидной железы. Заболевания гортани — ларингоспазм, паралич голосовых связок, воспаление или отек, девиация надгортанника, опухоль, полипы, рубцовые и компрессионные стенозы, жировая инфильтрация гортани при ожирении и синдроме апноэ во время сна, поражении мышц гортани при нервно-мышечных заболеваниях. Острая левожелудочковая недостаточность проявляется симптомокомплексом сердечной астмы. Эмболия легочной артерии может сопровождаться хрипами и приступами удушья. Синдром гипервентиляции. Заболевания органов пищеварения, протекающие с желудочно-пищеводным рефлюксом, сопровождаются приступами изжоги, дисфагии и удушья. Глистные инвазии — аскаридоз, анкилостомоз, шистосомоз, филяриоз — могут сопровождаться приступами бронхиальной обструкции, легочными инфильтратами и эозинофилией периферической крови. Карциноидный синдром при опухоли из энтерохромаффинных клеток, продуцирующих серотонин, брадикинин, гистамин, простагландины, проявляется серотониновыми кризами — бронхоспазм, артериальная гипотония, боль и урчание в животе, водянистый стул, приливы крови к лицу, верхней половине туловища.
Классификация бронхиальной астмы по степени тяжести:
Степень I (легкая интермиттирующая астма) — приступы удушья не чаще одного раза в месяц, чувство стеснения или дискомфорта в грудной клетке в ранние утренние часы, приступы непродуктивного кашля после физической нагрузки или контакта с аллергеном, ликвидируется спонтанно или приемом бронхолитиков. Суточные колебания бронхиальной проводимости менее 20%.
Степень II (легкое персистирующее течение) — приступы возникают еженедельно, но не чаше 1 раза в день, ночные приступы не чаще 1—2 раз в месяц, суточные колебания бронхиальной проводимости 20—30%.
Степень III (среднетяжелое течение) — приступы ежедневно, с нарушением ФВД, 2—3 раза в неделю ночные приступы, снижена переносимость физических нагрузок и активность. Суточное колебание бронхиальной проводимости 20—30%. Ремиссия длительностью менее трех месяцев. Приступы купируются бронхолитиками и кортикостероидами.
Степень IV (тяжелая астма) — частые приступы удушья (ежедневно).
Приступы тяжелые, часто в ночные часы, снижена толерантность к физическим нагрузкам. Суточное колебание бронхиальной проводимости более 30%,дыхательная недостаточность. Ремиссии менее 1—2 месяцев.
Астматический статус
Астматический статус — наиболее частое и опасное осложнение БА, является угрожающим жизни состоянием, требует экстренной интенсивной терапии. Летальность при астматическом статусе в условиях специализированного отделения составляет 5%. Астматический статус представляет собой интенсивный, длительный приступ БА, резистентный к обычным методам лечения, сопровождающийся блокадой бета-адренорецепторов, нечувствительностью к симпатолитикам, формированием синдрома тотальной бронхиальной обструкции, легочной гипертензии и острого легочного сердца, значительным нарушением газового состава крови (гипоксией и гиперкапнией) с возможной трансформацией в гипоксическую кому. Выделяют две формы астматического статуса — анафилактическую и метаболическую.
Анафилактическая форма астматического статуса наблюдается редко, как правило на фоне анафилактического шока, характеризуется острой, быстро нарастающей бронхиальной обструкцией преимущественно вследствие бронхоспазма и острой дыхательной недостаточностью. Причина — контакт сенсибилизированных пациентов с аллергеном, назначение нестероидных противовоспалительных препаратов чувствительным больным, ошибочный прием неселективных бета-адреноблокаторов. Чувствительность к бронхоспазмолитикам при анафилактической форме астматического статуса сохраняется.
Метаболическая форма встречается более часто, формируется постепенно на фоне обострения БА и прогрессирования гиперреактивности бронхов.
Причиной статуса может быть неадекватное лечение: злоупотребление бета-адреностимуляторами, седативными, антигистаминными препаратами, резкое снижение дозы глюкокортикоидов. Патогенез метаболической формы астматического статуса довольно сложен. Наблюдается адренергический дисбаланс бронхиального дерева — преобладание а-адренергической активности и прогрессирующая блокада бета-адренорецепторов, поэтому развивается полная резистентность к бета-адреномиметикам и нарастание тяжести состояния при их дальнейшем применении — синдром рикошета.
Важное значение имеет тяжелое нарушение бронхиального дренажа, прекращение выделения мокроты в течение нескольких дней. Явление может быть обусловлено злоупотреблением медикаментами. Седативные препараты подавляют кашлевой рефлекс. Селективные Р2-адреномиметики вызывают расширение мелких сосудов с развитием отека бронхиальной стенки и транссудацией плазмы в просвет бронхов. Антигистаминные и бета2-адреностимуляторы способствуют выделению бронхиальными железами вязкого секрета с высокой концентрацией белков и серы — синдром запирания.
В генезе астматического статуса определенную роль играет обострение хронической или возникновение острой бронхолегочной инфекции.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!