Лечение боли в грудной клетке
 |
 |
 |
Содержание
- Основные причины болей в грудной клетке
- Сердечные боли
- Боли, обусловленные патологией бронхо-легочного аппарата и плевры
- Боли, связанные с патологией органов средостения
- Боли в груди при заболеваниях позвоночника
- Синдром Титце, ксифоидия, манубриостернальный синдром, скаленус-синдром
- Лечение боли в грудной клетке
Болевые ощущения в грудной клетке бывают едва ли ни у каждого человека, не уступая по частоте головной боли, болям в животе. Жалобы на боль в груди (бвгр) являются довольно распространенным явлением в первичной медицинской практике. Каждый год приблизительно 2 % всех амбулаторных посещений врача связаны с жалобами на боли в груди. Такая статистика ставит боли в груди в ряд десяти наиболее распространенных проблем, рассматриваемых в первичной медицинской помощи. В Европе боль в груди является первоначальной причиной посещения врача 56 из 1000 взрослых пациентов. Это вряд ли покажется странным, так как в грудной клетке сосредоточены жизненно важные и богато иннервируемые органы.
Преимущественно вегетативная иннервация этих образований как раз и обусловливает неясные, аморфные болевые ощущения, которые трудно поддаются оценке больным.
Важность Боли в груди состоит в том, что это ключевой симптом нескольких угрожающих жизни заболеваний, которые можно распознать и соответствующим образом лечить. Возможно, не менее важным по значимости является тот факт, что большинство случаев боли в груди, которые встречаются в практике первичной медицинской помощи, вызваны состояниями, которые не угрожают жизни пациентов. Таким образом, очень важно различать опасную и неопасную боль в груди. Возможно, это является наиболее трудной задачей при принятии решений в первичной медицинской практике.
Основные причины болей в грудной клетке
- заболевания опорно-двигательного аппарата: реберный хондрит, перелом ребра;
- сердечно-сосудистые заболевания (ССЗ): ишемия сердца, вызванная атеросклерозом сосудов сердца; нестабильная/стабильная стенокардия; сердечная ишемия, вызванная коронарным вазоспазмом (грудная жаба); синдром пролапса митрального клапана; сердечная аритмия; перикардит.
- желудочно-кишечные заболевания: гастроэзофагеальный рефлюкс, спазм пищевода, язва желудка и двенадцатиперстной кишки, заболевания желчного пузыря; - тревожные состояния: неопределенная тревога или "стресс", панические расстройства; - легочные заболевания: плевродиния (плевралгия), острый бронхит, пневмония; - неврологические заболевания; - нехарактерная определенная или нетипичная боль в груди.
Боль в груди не ограничивается определенной возрастной группой, но чаще встречается у взрослых, чем у детей. Наивысший процент наблюдается среди взрослых старше 65 лет, а на втором месте - пациенты мужского пола в возрасте от 45 до 65 лет.
Наблюдательность клиницистов прошлого века помогала им сформулировать предположения о патогенезе боли - если приступ боли возникает без причины и прекращается самостоятельно, то вероятно, боль имеет функциональный характер. Работы, посвященные детальному анализу болей в грудной клетке, немногочисленны; группировки болей, предлагаемые в них, далеки от совершенства. Эти недостатки обусловлены объективными трудностями анализа ощущений больного.
Сложность интерпретации болевых ощущений в грудной клетке обусловлена еще и тем, что обнаруживаемая патология того или иного органа грудной клетки или костно-мышечного образования еще не означает, что именно она является источником боли; иначе говоря, выявление болезни не означает, что причина болевых ощущений точно определена.
При оценке пациентов с болью в груди, врач должен взвесить все соответствующие варианты потенциальных причин боли, определить, когда необходимо вмешательство, и сделать выбор среди практически безграничного количества диагностических и терапевтических стратегий. Все это необходимо осуществить, одновременно реагируя на дистресс, который переживают пациенты, озабоченные наличием опасного для жизни заболевания. Сложность в диагностике еще более усложняется тем фактом, что боль в груди часто представляет собой сложное взаимодействие психологических, патологических и психосоциальных факторов. Это делает ее наиболее типичной проблемой в первичной медицинской помощи.
При рассмотрении боли в груди необходимо учитывать (как минимум) следующие пять элементов: предрасполагающие факторы; характеристику приступа боли; продолжительность болевых эпизодов; характеристику собственно боли; факторы, снимающие боль.
При всем многообразии причин, вызывающих болевые ощущения в грудной клетке, болевые синдромы можно сгруппировать.
Подходы к группировкам могут быть различными, но в основном они построены по нозологическому или органному принципу.
Условно можно выделить 6 следующих групп:
1. Боли, обусловленные заболеваниями сердца (так называемые сердечные боли). Эти болевые ощущения могут быть результатом поражения или дисфункции коронарных артерий - коронарогенные боли. В происхождении некоронарогенных болей "коронарный компонент" не принимает участия. В дальнейшем мы будем употреблять термины «сердечный болевой синдром», «сердечные боли», понимая их связь с той или иной патологией сердца.
2. Боли, вызванные патологией крупных сосудов (аорта, легочная артерия и ее разветвления).
3. Боли обусловленные патологией бронхолегочного аппарата и плевры.
4. Боли, связанные с патологией позвоночника, передней грудной стенки и мышц плечевого пояса.
5. Боли, обусловленные патологией органов средостения.
6. Боли, связанные с заболеваниями органов брюшной полости и патологией диафрагмы.
Боли также подразделяются на острые и длительно существующие, с явной причиной и без видимой причины, "неопасные" и боли, служащие проявлением опасных для жизни состояний. Естественно, что в первую очередь необходимо установить, опасна боль или нет. К «опасным» болям относятся все разновидности ангинозных (коронарогенных) болей, боль при тромбоэмболии легочной артерии (ТЭЛА), расслаивающей аневризме аорты, спонтанном пневмотораксе. К «неопасным» - боли при патологии межреберных мышц, нервов, костно-хрящевых образований грудной клетки. «Опасные» боли сопровождаются внезапно развившимся тяжелым состоянием или выраженными расстройствами функции сердца или дыхания, что сразу позволяет сузить круг возможных заболеваний (острый инфаркт миокарда, ТЭЛА, расслаивающая аневризма аорты, спонтанный пневмоторакс).
Основные причины острой Боли в груди. представляющие опасность для жизни: - кардиологические: острая или нестабильная стенокардия, инфаркт миокарда, расслаивающая аневризма аорты; - легочные: легочная эмболия; напряженный пневмоторакс.
Следует отметить, что правильная интерпретация боли в грудной клетке вполне возможна при обычном физикальном обследовании больного с использованием минимального числа инструментальных методов (обычное электрокардиографическое и рентгенологическое исследование).
Ошибочное первоначальное представление об источнике болей, помимо увеличения срока обследования больного, нередко приводит к тяжелым последствиям.
Сердечные боли
Различают 2 вида болей, обусловленных заболеваниями сердца: а) ангинозные боли, связанные с ишемией миокарда, возникающей в результате недостаточности коронарного кровообращения; б) неангинозные боли, или кардиалгии, в основе которых лежат иные механизмы, чем те, что обусловливают ишемию миокарда.
Недостаточность коронарного кровообращения, обусловливающая появление ангинозных болей, может быть следствием:
1) анатомического поражения коронарных артерий или их дисфункции (спазм или невозможность адекватного расширения при повышении потребности миокарда в кислороде) - так называемые коронарогенные формы ишемии миокарда. Этот механизм наиболее ярко представлен при атеросклерозе и тромбозе коронарных артерий - субстрате различных форм ИБС (стенокардия, острый инфаркт, промежуточные формы), воспалительных изменениях артерий (коронариты), спазме неизмененных или пораженных атеросклерозом коронарных артерий;
2) повышения потребности миокарда в кислороде при неизмененных коронарных артериях - так называемые некоронарогенные формы ишемии миокарда. Этот механизм представлен при неадекватной физической нагрузке, при атеросклерозе, гипертрофии миокарда вследствие клапанных пороков или гипертензии большого или малого круга кровообращения, а также при повышении температуры тела;
3) снижения кислородной емкости крови при анемии различного происхождения, отравлении окисью углерода, нарушении диссоциации оксигемоглобина. Этот механизм наблюдается при сочетанном поражении органов (в том числе и сердца) при ряде внутренних заболеваний и острых отравлений.
Неангинозные боли, происхождение которых не связано с ишемией миокарда, наблюдаются при большом числе заболеваний сердечно-сосудистой системы, например, при нейроциркуляторной дистонии, миокардитах, перикардитах, болезнях накопления и др.
Среди ангинозных болей наибольшее практическое значение имеют боли при ИБС. Чтобы понять механизм болевых ощущений, особенности их локализации и иррадиации, необходимо кратко остановиться на анатомо-физиологических особенностях кровоснабжения и иннервации сердца.
Как известно, кровоснабжение сердца осуществляется за счет правой и левой коронарной артерий. Правая, начинаясь из аорты, идет далее кзади по венечной борозде и, дойдя до задней продольной борозды, спускается по ней вниз. Левая венечная артерия также начинается из аорты, делится на две ветви - нисходящую и огибающую. Первая идет к передней продольной борозде, вторая лежит под левым ушком, а затем переходит на заднюю поверхность сердца. Главные стволы обеих ветвей проходят поверхностно и только ветви 2-3-го порядка проникают в глубину миокарда, причем последние распространяются перпендикулярно от поверхности. Правая венечная артерия снабжает большую часть правого сердца, заднюю часть перегородки, часть задней стенки левого желудочка и медиальную папиллярную мышцу. Левая венечная артерия снабжает остальную часть левого желудочка, переднюю часть перегородки и небольшой участок передней поверхности правого желудочка вдоль перегородки.
Иннервация сердца осуществляется с помощью 6 сплетений -двух передних, двух задних, одного для передней поверхности предсердий и сплетения синусов Галлера. Вся эта сложная сеть состоит из ветвей, отходящих к сердцу от верхнего, редко - среднего и нижнего шейных узлов пограничного симпатического ствола. Кроме того, сердце получает нервные волокна пяти-шести грудных узлов позвоночного нерва. Иррадиация боли в спину, грудь, левую руку обусловлена проведением чувствительных импульсов через звездчатый узел к спинномозговым нервам шейных (CVI) и грудных (ThI-ThIV) сегментов. Иррадиация боли в плечо, боковую поверхность шеи и к наружной поверхности рук осуществляется по чувствительным волокнам, проходящим через звездчатый узел, далее - по шейному симпатическому стволу, позвоночному нерву и по соединительным ветвям спинномозговых нервов сегментов CV-CVIII к соответствующим шейным нервам. При иррадиации боли в нижнюю челюсть появляется поверхностная боль, соответствующая зоне иннервации CIII спинномозгового нерва, и более глубокая боль в зубах по ходу нижнечелюстного нерва.
Таким образом, особенности иннервации сердца - богатство симпатических волокон, широкий уровень сегментарной иннервации (от CVI до ThIV) - обусловливают ряд клинических особенностей «сердечных» болей, позволяющих их дифференцировать от болей иного происхождения, но создающих предпосылки для ошибок.
Жалобы пациента на боли в груди, «в области сердца», «в сердце» у современного врача, прежде всего, ассоциируются с возможностью ИБС, хотя в действительности несердечные причины этих болей, особенно у лиц моложе 40-45 лет, встречаются намного чаще. Одинаково нежелательна как гипо-, так и гипердиагностика ИБС. Последняя может приводить к ненужному и неправильному лечению, бесконечному приему различных антиангинальных средств; частым госпитализациям, психической травматизации, инвалидизации и, в результате, к ухудшению качества жизни пациента. Одной из причин гипердиагностики ИБС является недостаточное использование обычных диагностических возможностей, имеющихся в распоряжении каждого врача. Главное значение в диагностике ИБС до сих пор принадлежит выяснению особенностей болей в груди, выявлению и оценке факторов риска этого заболевания и ЭКГ в покое и при физической нагрузке. Данные физикального обследования больного имеют значение главным образом для исключения другой патологии, поскольку даже при тяжелой и несомненной стенокардии, неосложненном инфаркте миокарда размеры сердца, данные аускультации могут быть в норме. Диагностическое значение сочетания типичных для стенокардии болей и факторов риска очень высокое - не ниже, чем использование велоэргометрии, коронарографии или сцинтиграфии миокарда. Однако, нередко характеристика болей бывает недостаточно определенной, а наличие факторов риска само по себе не всегда приводит к ИБС. ЭКГ в покое часто бывает неизмененной или недостаточно специфичной, а результаты нагрузочных проб могут быть ложно положительными или ложноотрицательными по разным причинам. Коронарография также не всегда решает диагностическую проблему, так как типичная стенокардия может быть при неизмененных коронарных артериях и отсутствовать при выраженном их стенозировании.
С практической точки зрения, прежде всего, имеет значение тщательная характеристика болей в груди, которая сразу позволит отнести больного к одной из следующих категорий: с типичными по всем параметрам приступами стенокардии; с явно нетипичными и нехарактерными для стенокардии болями.
Для того, чтобы получить эти характеристики, необходимы активные уточняющие вопросы врача обо всех обстоятельствах возникновения, прекращения и всех особенностях болей, т. е. врач никогда не должен удовлетворяться только рассказом больного. Для установления точной локализации болей следует попросить больного показать пальцем, где у него болит, и куда боли отдают. Всегда следует перепроверить пациента и спросить еще раз, имеются ли боли в других местах и где именно. Важно также выяснить действительную связь болей с физической нагрузкой: появляются ли боли в процессе ее выполнения и заставляют ли они ее прекратить, или больной отмечает появление болей спустя какое-то время после выполнения нагрузки. Во втором случае вероятность стенокардии существенно уменьшается. Имеет также значение, возникают ли боли всегда при приблизительно одинаковой нагрузке или диапазон последней в разных случаях очень варьирует. Важно выяснить, идет ли речь действительно о физической активности, требующей определенных энергетических затрат, либо только об изменении положения тела, движениях руками и пр. Важно выявление определенной стереотипности условий появления и прекращения болей и их клинической характеристики. Отсутствие этой стереотипности, меняющиеся условия появления и прекращения болей, разные локализация, иррадиация и характер болей всегда заставляют сомневаться в диагнозе.
Следует также уточнить действительный эффект нитроглицерина и никогда не удовлетворяться словами больного о том, что он помогает.
Диагностическое значение имеет определенное прекращение болей в течение 1 -1,5 мин после его приема.
Выяснение особенностей болей требует, конечно, от врача времени и терпения, но эти усилия, несомненно, оправдаются при последующем наблюдении за больным, создавая прочную диагностическую базу.
При нетипичности болей, полной или неполной, особенно при отсутствии или малой выраженности факторов риска (например, у женщин среднего возраста) должны быть проанализированы другие возможные причины происхождения болей.
Следует иметь в виду, что наиболее часто в клинической практике встречаются 3 типа экстракардиальных болей, способных симулировать ИБС: боли при заболеваниях пищевода, позвоночника и невротические боли.
Трудности с выяснением действительной причины болей в груди, связаны с тем, что висцеральные структуры (легкие, сердце, диафрагма, пищевод) внутри грудной клетки имеют перекрывающую иннервацию с включением вегетативной нервной системы. При патологии этих структур болевые ощущения совершенно разного происхождения могут иметь определенное сходство по локализации и другим характеристикам. Пациенту, как правило, трудно локализовать боли от внутренних, глубоко залегающих органов и гораздо легче - от поверхностных образований (ребер, мышц, позвоночника). Эти особенности и определяют возможность дифференциальной диагностики болей в грудной клетке по клиническим данным.
Кардиалгии (неангинозные боли). Кардиалгии, обусловленные теми или иными заболеваниями сердца, встречаются весьма часто. По своему происхождению, значению и месту в структуре заболеваемости населения эта группа болей крайне неоднородна. Причины подобных болей и патогенез их весьма разнообразны. Заболевания или состояния, при которых наблюдаются кардиалгии, следующие:
1. Первичные или вторичные сердечно-сосудистые функциональные расстройства -так называемый сердечно-сосудистый синдром невротического типа или нейроциркуляторная дистония.
2. Заболевания перикарда.
3. Воспалительные заболевания миокарда.
4. Дистрофия сердечной мышцы (анемии, прогрессирующая мышечная дистрофия, алкоголизм, авитаминоз или голодание, гипертиреоз, гипотиреоз, катехоламиновые воздействия).
Как правило, неангинозные боли отличаются доброкачественностью, так как не сопровождаются коронарной недостаточностью и не приводят к развитию ишемии или некроза миокарда. Однако у больных с функциональными расстройствами, приводящими к повышению (обычно кратковременному) уровня биологически активных веществ (катехоламинов), вероятность развития ишемии все же существует.
Боли в групп невротического происхождения. Речь идет о болевых ощущениях в области сердца, как об одном из проявлений невроза или нейроциркуляторной дистонии (НЦД). Обычно это боли ноющего или колющего характера, разной интенсивности, иногда длительные (часы, сутки) или, наоборот, очень кратковременные, мгновенные, пронизывающие.
Локализация этих болей очень различная, не всегда постоянная, практически никогда не бывает загрудинной. Боли могут усиливаться при физической нагрузке, но обычно при психоэмоциональном напряжении, усталости, без четкого эффекта применения нитроглицерина, не уменьшаются в состоянии покоя, а, иногда, напротив, больные лучше себя чувствуют при движении. В диагностике принимается во внимание наличие признаков невротического состояния, вегетативной дисфункции (потливость, дермографизм, субфебрилитет, колебания пульса и АД), а также молодой или средний возраст пациентов, преимущественно женского пола. У этих больных отмечаются повышенная утомляемость, снижение толерантности к физической нагрузке, беспокойство, депрессия, фобии, колебания пульса, артериального давления. В противоположность выраженности субъективных нарушений объективное исследование, в том числе с использованием различных дополнительных методов, не выявляет определенной патологии.
Иногда среди этих симптомов невротического происхождения выявляется так называемый гипервентиляционный синдром. Этот синдром проявляется произвольным или непроизвольным учащением и углублением дыхательных движений, тахикардией, возникающими в связи с неблагоприятными психоэмоциональными воздействиями. При этом могут возникать боли в груди, а также парестезии и мышечные подергивания в конечностях в связи с возникающим респираторным алкалозом. Имеются наблюдения (неполностью подтвержденные), свидетельствующие о том, что гипервентиляция может приводить к снижению миокардиального потребления кислорода и провоцировать коронароспазм с болями и изменениями ЭКГ. Возможно, что именно гипервентиляция может служить причиной появления болей в области сердца при проведении пробы с физической нагрузкой у лиц с НЦД.
Для диагностики этого синдрома проводится провокационная проба с индуцированной гипервентиляцией. Больного просят дышать более глубоко - 30-40 раз в мин в течение 3-5 мин или до появления обычных для больного симптомов (боли в груди, головные боли, головокружение, одышка, иногда полуобморочное состояние). Появление этих симптомов в процессе выполнения пробы или через 3-8 мин после ее окончания при исключении других причин болей имеет вполне определенное диагностическое значение.
Гипервентиляция у некоторых больных может сопровождаться аэрофагией с появлением болевых ощущений или чувства тяжести в верхней части эпигастральной области вследствие растяжения желудка. Эти боли могут распространяться вверх, за грудину, в шею и область левой лопатки, симулируя стенокардию. Такие боли усиливаются при надавливании на эпигастральную область, в положении лежа на животе, при глубоком дыхании, уменьшаются при отрыжке воздухом. При перкуссии находят расширение зоны пространства Траубе, в том числе тимпанит над областью абсолютной тупости сердца, при рентгеноскопии - увеличенный желудочный пузырь. Сходные боли могут возникать при растяжении газами левого угла толстой кишки. В этом случае боли нередко связаны с запорами и облегчаются после дефекации. Тщательный анамнез обычно позволяет определять истинную природу болей.
Патогенез сердечных болевых ощущений при нейроциркуляторной дистонии неясен, что обусловлено невозможностью их экспериментального воспроизведения и подтверждения в клинике и эксперименте в отличие от ангинозных болей. Возможно, в связи с этим обстоятельством ряд исследователей вообще ставят под сомнение наличие боли в сердце при нейроциркуляторной дистонии. Подобные тенденции наиболее распространены среди представителей психосоматического направления в медицине. Согласно их взглядам, речь идет о трансформации психоэмоциональных расстройств в болевое ощущение.
Происхождение боли в сердце при невротических состояниях находит объяснение и с позиций кортико-висцеральной теории, согласно которой при раздражении вегетативных приборов сердца возникает патологическая доминанта в центральной нервной системе с образованием порочного круга. Есть основания полагать, что боль в сердце при нейроциркуляторной дистонии возникает вследствие нарушения метаболизма миокарда на фоне чрезмерной адреналовой стимуляции. При этом наблюдаются снижение содержания внутриклеточного калия, активация процессов дегидрирования, повышение уровня молочной кислоты и увеличение потребности миокарда в кислороде. Гиперлактатемия является хорошо доказанным фактом при нейроциркуляторной дистонии.
Клинические наблюдения, свидетельствующие о тесной связи болевых ощущений в области сердца и эмоциональных воздействий, подтверждают роль катехоламинов в качестве пускового механизма возникновения боли.
В пользу этого положения свидетельствует тот факт, что при внутривенном введении изадрина больным нейроциркуляторной дистонией у них возникают боли в области сердца типа кардиалгии. Очевидно, катехоламиновой стимуляцией можно объяснить также провоцирование кардиалгии пробой с гипервентиляцией, а также возникновение ее на высоте дыхательных расстройств при нейроциркуляторной дистонии. Подтверждением этого механизма могут служить также положительные результаты лечения кардиалгии дыхательными упражнениями, направленными на ликвидацию гипервентиляции. Определенную роль в формировании и поддержании болевого сердечного синдрома при нейроциркуляторной дистонии играет поток патологических импульсов, поступающих из зон гипералгезии в области мышц передней грудной стенки в соответствующие сегменты спинного мозга, где, согласно «воротной» теории, возникает феномен суммации. При этом отмечается обратный поток импульсов, вызывающий раздражение грудных симпатических ганглиев. Безусловно, имеет значение и низкий порог болевой чувствительности при НЦД.
В возникновении боли могут играть роль такие, еще недостаточно изученные факторы, как нарушение микроциркуляции, изменения реологических свойств крови, повышение активности кинин-калликреиновой системы. Не исключено, что при длительном существовании тяжелой НЦД возможен ее переход в ИБС с неизмененными коронарными артериями, при которой боли обусловлены спазмом коронарных артерий. При направленном изучении группы больных с доказанной ИБС с неизмененными коронарными артериями было установлено, что все они в прошлом страдали тяжелой нейроциркуляторной дистонией.
Кроме НЦД, кардиалгии наблюдаются и при других заболеваниях, но боль при этом выражена в меньшей степени и обычно никогда не выступает в клинической картине болезни на первый план.
Происхождение боли при поражении перикарда вполне понятно, так как в перикарде имеются чувствительные нервные окончания. Более того, было показано, что раздражение тех или других зон перикарда дает различную локализацию болей. Например, раздражение перикарда справа вызывает болевые ощущения по правой срединно-ключичной линии, а раздражение перикарда в области левого желудочка сопровождается болью, распространяющейся по внутренней поверхности левого плеча.
Боли при миокардитах различного происхождения - весьма частый симптом. Интенсивность их обычно невелика, однако в 20 % случаев их приходится дифференцировать с болью, обусловленной ИБС. Боли при миокардитах, вероятно, связаны с раздражением нервных окончаний, расположенных в эпикарде, а также с воспалительным отеком миокарда (в острой фазе болезни).
Еще более неопределенно происхождение боли при миокардиодистрофиях различного происхождения. Вероятно, болевой синдром обусловлен нарушением метаболизма миокарда. При некоторых миокардиодистрофиях (вследствие анемии или хронического отравления окисью углерода) боли могут иметь смешанное происхождение, в частности ишемический (коронарогенный) компонент имеет существенное значение.
Следует остановиться на анализе причин боли у больных с гипертрофией миокарда (вследствие легочной или системной гипертензии, клапанных пороков сердца), а также при первичных кардиомиопатиях (гипертрофической и дилатационной). Формально эти заболевания упомянуты во второй рубрике ангинозных болей, обусловленных повышением потребности миокарда в кислороде при неизмененных коронарных артериях (так называемые некоронарогенные формы). Однако при этих патологических состояниях в ряде случаев возникают неблагоприятные гемодинамические факторы, вызывающие относительную ишемию миокарда.
Полагают, что боль типа стенокардии, наблюдающаяся при аортальной недостаточности, зависит, прежде всего, от низкого диастолического давления, а следовательно, и низкой коронарной перфузии (коронарный кровоток реализуется во время диастолы).
При аортальном стенозе или идиопатической гипертрофии миокарда появление боли связывают с нарушением коронарного кровообращения в субэндокардиальных отделах вследствие значительного повышения внутримиокардиального давления. Все болевые ощущения при этих заболеваниях можно обозначить как метаболически или гемодинамически обусловленные ангинозные боли. Несмотря на то, что они формально не относятся к ИБС, следует иметь в виду возможность развития мелкоочаговых некрозов. Вместе с тем характеристика этих болей часто не соответствует классической стенокардии, хотя возможны и типичные приступы. В последнем случае дифференциальный диагноз с ИБС особенно сложен.
Во всех случаях обнаружения некоронарогенных причин происхождения болей в груди учитывают то, что их наличие совсем не противоречит одновременному существованию ИБС и соответственно требует проведения обследования больного с целью ее исключения или подтверждения.
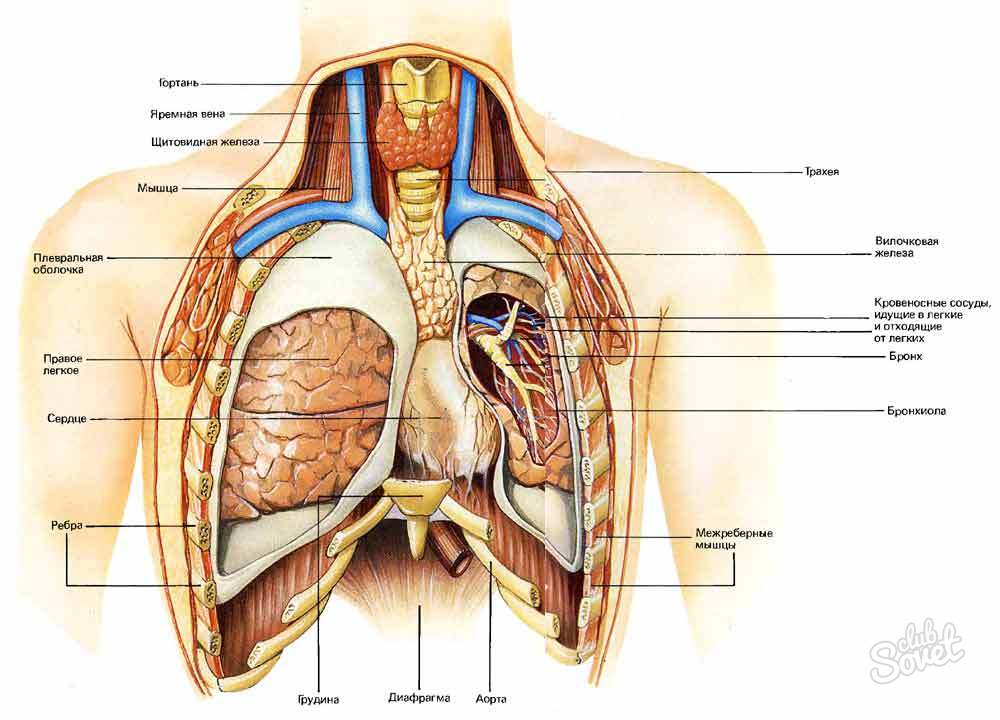
Боли, обусловленные патологией бронхо-легочного аппарата и плевры
Боль довольно часто сопутствует разнообразной легочной патологии, встречаясь как при острых, так и при хронических заболеваниях.
Однако она обычно не является ведущим клиническим синдромом и достаточно легко дифференцируется.
Источником болевых ощущений служит париетальная плевра. От болевых рецепторов, расположенных в париетальной плевре, афферентные волокна идут в составе межреберных нервов, поэтому боль четко локализуется на пораженной половине грудной клетки. Другой источник боли слизистая оболочка крупных бронхов (что хорошо доказывается при бронхоскопии) - афферентные волокна от крупных бронхов и трахеи идут в составе блуждающего нерва. Слизистая оболочка мелких бронхов и легочной паренхимы, вероятно, не содержит болевых рецепторов, поэтому болевые ощущения при первичном поражении этих образований появляются лишь тогда, когда патологический процесс (пневмония или опухоль) достигает париетальной плевры или распространяется на крупные бронхи.
Наиболее сильные боли отмечаются при деструкции легочной ткани, приобретая иногда высокую интенсивность.
Характер болевых ощущений в какой-то мере зависит от их происхождения. Боли при поражении париетальной плевры обычно колющие, четко связаны с кашлем и глубоким дыханием. Тупую боль связывают с растяжением медиастинальной плевры. Сильная постоянная боль, усиливающаяся при дыхании, движении рук и плечевого пояса, может указывать на прорастание опухоли в грудную клетку.
Наиболее частыми причинами легочно-плевральных болей являются пневмонии, абсцесс легкого, опухоли бронхов и плевры, плевриты. При болях связанных с пневмонией, сухим или экссудативным плевритом при аускультации могут быть обнаружены хрипы в легких, шум трения плевры.
Тяжелая пневмония у взрослых имеет следующие клинические признаки:
- умеренное или тяжелое угнетение респираторной функции;
- температура 39,5°С или выше; - спутанность сознания;
- частота дыхания - 30 в мин или чаще;
- пульс 120 ударов в мин или чаще;
- систолическое АД ниже 90 мм рт. ст.;
- диастолическое АД ниже 60 мм рт. ст.;
- цианоз; - старше 60 лет - особенности: сливная пневмония, протекает тяжелее при сопутствующих тяжелых заболеваниях (диабет, СН, эпилепсия).
Все пациенты с признаками тяжелой пневмонии должны быть немедленно направлены на стационарное лечение! Направление в стационар:
- тяжелая форма пневмонии;
- пациенты с пневмонией из неблагополучных в социально-экономическом отношении слоев населения, или которые вряд ли будут выполнять назначения врача у себя дома; которые живут очень далеко от медицинского учреждения;
- пневмония в сочетании с другими заболеваниями;
- подозрение на атипичную пневмонию; - пациенты, у которых нет положительной реакции на лечение.
Болевые ощущения при поражении плевры почти не отличаются от таковых при острых межреберных миозитах или травме межреберных мышц. При спонтанном пневмотораксе наблюдается острая нестерпимая боль в груди, связанная с поражением бронхолегочного аппарата.
Боль в груди, трудно интерпретируемая в связи с ее неопределенностью и изолированностью, наблюдается в начальных стадиях бронхогенного рака легких. Наиболее мучительная боль свойственна верхушечной локализации рака легкого, когда почти неизбежно и быстро развивается поражение общего ствола CVII и ТЫ нервов и плечевого сплетения. Боль локализуется преимущественно в плечевом сплетении и иррадиирует по наружной поверхности руки. На стороне поражения нередко развивается синдром Горнера (сужение зрачка, птоз, энофтальм).
Болевые синдромы возникают также и при медиастинальной локализации рака, когда сдавление нервных стволов и сплетений вызывает острую невралгическую боль в надплечье, верхней конечности, грудной клетке. Эта боль дает повод к ошибочной диагностике стенокардии, инфаркта миокарда, невралгии, плексита.
Необходимость в дифференциальной диагностике болей, обусловленных поражением плевры и бронхолегочного аппарата, с ИБС возникает в случаях, когда картина основного заболевания нечеткая и на первый план выступает боль. Кроме того, подобная дифференциация (особенно при острых нестерпимых болях) должна проводиться и с заболеваниями, вызванными патологическими процессами в крупных сосудах - ТЭЛА, расслаивающая аневризма различных отделов аорты. Сложности выявления пневмоторакса как причины острых болей связаны с тем, что во многих случаях клиническая картина этой острой ситуации бывает стертой.
Боли, связанные с патологией органов средостения
Обусловлены заболеваниями пищевода (спазм, рефлюкс-эзофагит, дивертикулы), опухолями средостения и медиастинитами.
Боли при заболеваниях пищевода обычно имеют жгучий характер, локализуются за грудиной, возникают после еды, усиливаются в горизонтальном положении. Такие обычные симптомы, как изжога, отрыжка, нарушение глотания, могут отсутствовать или быть нерезко выраженными, и на первый план выступают загрудинные боли, нередко возникающие при физической нагрузке и уступающие действию нитроглицерина. Сходство этих болей со стенокардией дополняется тем, что они могут иррадиировать в левую половину грудной клетки, плечи, руки. При более детальном расспросе оказывается, однако, что боли чаще все же связаны с едой, особенно обильной, а не с физической нагрузкой, возникают обычно в положении лежа и проходят или облегчаются при переходе в положение сидя или стоя, при ходьбе, после приема антацидов, например соды, что нехарактерно для ИБС. Нередко пальпация эпигастральной области усиливает эти боли.
Загрудинные боли подозрительны также для желудочно-пишеводного рефлюкса и эзофагита. для подтверждения наличия которых имеют значение 3 вида тестов: эндоскопия и биопсия; внутрипищеводная инфузия 0,1 % раствора соляной кислоты; мониторирование внутрипищеводного рН. Эндоскопия важна для выявления рефлюкса, эзофагита и для исключения другой патологии. Рентгенологическое исследование пищевода с барием выявляет анатомические изменения, но диагностическое значение его считается относительно невысоким в связи с большой частотой ложноположительных признаков рефлюкса. При перфузии соляной кислоты (120 капель в мин через зонд) имеет значение появление обычных для больного болей.
Тест считается высокочувствительным (80 %), но недостаточно специфичным, что при нечетких результатах требует повторных исследований.
При неясных результатах эндоскопии и перфузии соляной кислоты может быть проведено мониторирование внутрипищеводного рН с помощью радиотелеметрической капсулы, помещенной в нижнюю часть пищевода, в течение 24-72 ч. Совпадение по времени появления болей и снижения рН является хорошим диагностическим признаком эзофагита, т.е. действительно критерием пищеводного происхождения болей.
Боли в груди, подобные стенокардическим, могут быть также следствием диффузного спазма. Клинически в таких случаях обычно имеются признаки дисфагии (особенно при приеме твердой пищи, холодной жидкости), имеющей, в отличие от органического стеноза, непостоянный характер. Иногда на первый план выступают загрудинные боли разной продолжительности. Сложности дифференциальной диагностики обусловлены еще и тем, что этой категории больных иногда помогает нитроглицерин, который снимает спазм и боль.
Рентгенологически при ахалазии пищевода обнаруживаются расширение его нижней части и задержка в ней бариевой массы. Однако рентгенологическое исследование пищевода при наличии болей малоинформативно, вернее малодоказательно: ложноположительные результаты отмечены в 75 % случаев. Более результативно проведение пищеводной манометрии с использованием трехпросветного зонда. Совпадение по времени появления болей и повышения внутрипищеводного давления имеет высокое диагностическое значение. В таких случаях может проявляться положительный эффект нитроглицерина и антагонистов кальция, которые снижают тонус гладкой мускулатуры и внутрипищеводное давление. Поэтому данные препараты могут применяться и при лечении таких пациентов, особенно в сочетании с холинолитиками.
Клинический опыт свидетельствует о том, что при патологии пищевода действительно нередко ошибочно диагностируется ИБС. В целях правильного диагноза врач должен искать у больного другие симптомы нарушения со стороны пищевода и проводить сопоставление клинических проявлений и результатов различных диагностических тестов.
Попытки разработать комплекс инструментальных исследований, который помог бы различать ангинозные и пищеводные боли, не увенчались успехом, т.к. часто встречается сочетание этой патологии со стенокардией, что подтверждается при помощи велоэргометрии. Таким образом, несмотря на применение различных инструментальных методов, дифференциация болевых ощущений представляет и в настоящее время большие трудности.
Медиастиниты и опухоли средостения нечасто являются причинами боли в грудной клетке. Обычно необходимость в дифференциальной диагностике с ИБС возникает на выраженных этапах развития опухоли, когда, однако, еще отсутствуют выраженные симптомы сдавления. Появление других признаков болезни существенно облегчает диагностику.
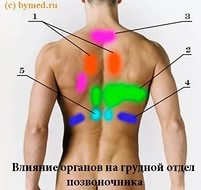
Боли в груди при заболеваниях позвоночника
Болевые ощущения в грудной клетке также могут быть связаны с дегенеративными изменениями позвоночника. Наиболее распространенным заболеванием позвоночника является остеохондроз (спондилез) шейного и грудного отдела, при котором наблюдается боль, сходная иногда со стенокардией. Эта патология широко распространена, так как после 40 лет изменения в позвоночнике наблюдаются часто. При поражении шейного и (или) верхнегрудного отдела позвоночника нередко наблюдается развитие вторичного корешкового синдрома с распространением болей в области грудной клетки. Эти боли связаны с ирритацией чувствительных нервов остеофитами и утолщенными межпозвонковыми дисками. Обычно при этом появляются двусторонние боли в соответствующих межреберьях, но больные довольно часто концентрируют свое внимание на загрудинной или околосердечной их локализации, относя их к сердцу. Такие боли могут быть похожи на стенокардию по следующим признакам: они воспринимаются как ощущение давления, тяжести, иногда иррадиируют в левое плечо и руку, шею, могут провоцироваться физической нагрузкой, сопровождаться ощущением одышки из-за невозможности глубокого дыхания. С учетом пожилого возраста больных в таких случаях нередко ставится диагноз ИБС со всеми вытекающими отсюда последствиями.
Вместе с тем дегенеративные изменения позвоночника и обусловленная ими боль могут наблюдаться и у больных с несомненной ИБС, что также требует четкого разграничения болевого синдрома. Возможно, в ряде случаев приступы стенокардии на фоне атеросклероза коронарных артерий у больных с поражением позвоночника возникают и рефлекторно.
Безоговорочное признание такой возможности в свою очередь переносит «центр тяжести» на патологию позвоночника, уменьшая значение самостоятельного поражения коронарных артерий.
Как же избежать диагностической ошибки и поставить правильный диагноз? Конечно, важно проведение рентгенографии позвоночника, но обнаруженных при этом изменений совершенно недостаточно для диагностики, так как эти изменения могут только сопутствовать ИБС и (или) клинически не проявляться. Поэтому очень важно выяснить все особенности болевых ощущений. Как правило, боли зависят не столько от физической нагрузки, сколько от изменения положения тела. Боли нередко усиливаются при кашле, глубоком дыхании, могут уменьшаться в каком-то удобном положении больного, после приема анальгетиков. Эти боли отличаются от стенокардических более постепенным началом, большей длительностью, они не проходят в покое и после применения нитроглицерина. Иррадиация болей в левую руку происходит по дорсальной поверхности, в I и II палец, тогда как при стенокардии - в IV и V палец левой руки.
Определенное значение имеет обнаружение местной болезненности остистых отростков соответствующих позвонков (триггерная зона) при надавливании или поколачивании паравертебрально и по ходу межреберий.
Боли могут быть также вызваны определенными приемами: сильным надавливанием на голову по направлению к затылку или вытягиванием одной руки с одновременным поворотом головы в другую сторону. При велоэргометрии могут появляться боли в области сердца, но без характерных изменений ЭКГ.
Таким образом, для диагноза корешковых болей требуется сочетание рентгенологических признаков остеохондроза и характерных особенностей болей в груди, не соответствующих ИБС.
Частота мышечно-фасциальных (мышечно-дистонические, мышечно-дистрофические) синдромов составляет у взрослых 7-35%, а в отдельных профессиональных группах достигает 40-90 %. При некоторых из них нередко ошибочно диагностируется заболевание сердца, поскольку болевой синдром при этой патологии имеет некоторое сходство с болью при сердечной патологии.
Выделяют две стадии заболевания мышечно-фасциальных синдромов: функциональную (обратимую) и органическую (мышечно-дистрофическую). В развитии мышечно-фасциальных синдромов существует несколько этиопатогенетических факторов:
1) Травмы мягких тканей с образованием кровоизлияний и серофибринозных экстравазатов. В результате развивается уплотнение и укорочение мышц или отдельных мышечных пучков, связок, уменьшение эластичности фасций. Как проявление асептического воспалительного процесса нередко в избыточном количестве образуется соединительная ткань.
2) Микротравматизация мягких тканей при некоторых видах профессиональной деятельности. Микротравмы нарушают тканевое кровообращение, вызывают мышечно-тоническую дисфункцию с последующими морфологическими и функциональными изменениями. Этот этиологический фактор обычно сочетается с другими.
3) Патологическая импульсация при висцеральных поражениях. Эта импульсация, возникающая при поражении внутренних органов, является причиной формирования различных сенсорных, моторных и трофических феноменов в покровных тканях, иннервационно связанных с измененным внутренним органом. Патологические интероцептивные импульсы, переключаясь через спинальные сегменты, идут к соответствующему пораженному внутреннему органу соединительнотканным и мышечным сегментам.
Развитие мышечно-фасциальных синдромов, сопутствующих сердечнососудистой патологии может изменять болевой синдром настолько, что возникают диагностические трудности.
4) Вертеброгенные факторы. При раздражении рецепторов пораженного двигательного сегмента (рецепторы фиброзного кольца межпозвонкового диска, задней продольной связки, капсул суставов, аутохтонных мышц позвоночника) возникают не только местные боли и мышечно-тонические нарушения, но и разнообразные рефлекторные ответы на расстоянии - в области покровных тканей, иннервационно связанных с пораженными позвоночными сегментами. Но далеко не во всех случаях отмечается параллелизм между выраженностью рентгенологических изменений позвоночника и клинической симптоматикой. Поэтому рентгенографические признаки остеохондроза еще не могут служить объяснением причины развития мышечно-фасциальных синдромов исключительно вертеброгенными факторами.
В результате воздействия нескольких этиологических факторов развиваются мышечно-тонические реакции в виде гипертонуса пораженной мышцы или группы мышц, что подтверждается при электромиографическом исследовании. Мышечный спазм является одним из источников болевых ощущений. Кроме того, нарушение микроциркуляции в мышце приводит к местной тканевой ишемии тканевому отеку, накоплению кининов, гистамина, гепарина. Все эти факторы также служат причиной болевых ощущений. Если мышечно-фасциальные синдромы наблюдаются в течение продолжительного времени, то возникает фиброзное перерождение мышечной ткани.
Наибольшие трудности в дифференциальной диагностике мышечнофасциальных синдромов и боли кардиального происхождения встречаются при следующих вариантах синдромов: плечелопаточном периартрите, лопаточно-реберном синдроме, синдроме передней грудной стенки, межлопаточном болевом синдроме, синдроме малой грудной мышцы, синдроме передней лестничной мышцы.
Синдром передней грудной стенки наблюдается у больных после перенесенного инфаркта миокарда, а также при некоронарогенных поражениях сердца. Предпологают, что после перенесенного инфаркта миокарда поток патологических импульсов из сердца распространяется по сегментам вегетативной цепочки и приводит к дистрофическим изменениям в соответствующих образованиях. Этот синдром у лиц с заведомо здоровым сердцем может быть обусловлен травматическим миозитом.
Синдром Титце, ксифоидия, манубриостернальный синдром, скаленус-синдром
Более редкими синдромами, сопровождающимися болью в области передней грудной стенки, являются: синдром Титце, ксифоидия, манубриостернальный синдром, скаленус-синдром.
Синдром Титце характеризуется резкой болезненностью в месте соединения грудины с хрящами II-IV ребер, припуханием реберно-хрящевых сочленений. Наблюдается преимущественно у лиц среднего возраста.
Этиология и патогенез неясны. Существует предположение об асептическом воспалении реберных хрящей.
Ксифоидия проявляется резкой болью в нижней части грудины, усиливающейся при надавливании на мечевидный отросток, иногда сопровождается тошнотой. Причина болей неясна, возможно, имеется связь с патологией желчного пузыря, двенадцатиперстной кишки, желудка.
При манубриостернальном синдроме отмечают острую боль над верхней частью грудины или несколько латеральнее. Синдром наблюдается при ревматоидном артрите, однако встречается изолированно и тогда возникает необходимость дифференциации его от стенокардии.
Скаленус-синдром - сдавление нервно-сосудистого пучка верхней конечности между передней и средней лестничной мышцей, а также нормальным I или дополнительным ребром. Боль в области передней грудной стенки сочетается с болью в шее, надплечьях, плечевых суставах, иногда отмечается широкая зона иррадиации. Одновременно наблюдаются вегетативные нарушения в виде озноба, бледности кожных покровов. Отмечаются затруднение дыхания, синдром Рейно.
Резюмируя сказанное выше, следует отметить, что истинная частота болей подобного происхождения неизвестна, поэтому определить их удельный вес в дифференциальном диагнозе стенокардии не представляется возможным.
Дифференциация необходима в начальном периоде заболевания (когда в первую очередь думают о стенокардии) или в том случае, если боли, обусловленные перечисленными синдромами, не сочетаются с другими признаками, позволяющими правильно распознать их происхождение. Вместе с тем боли подобного происхождения могут сочетаться с истинной ИБС и тогда врач также должен разобраться в структуре этого сложного болевого синдрома. Необходимость в этом очевидна, поскольку правильная трактовка будет влиять как на лечение, так и прогноз.
Боли в груди, обусловленные заболеваниями органов брюшной полости и патологией диафрагмы. Заболевания органов брюшной полости довольно часто сопровождаются болью в области сердца в виде синдрома типичной стенокардии или кардиалгии. Боли при язвенной болезни желудка и двенадцатиперстной кишки, хроническом холецистите иногда могут иррадиировать в левую половину грудной клетки, что порождает диагностические трудности, в особенности, если диагноз основной болезни еще не установлен. Подобная иррадиация боли довольно редка, однако возможность ее следует учитывать при интерпретации болей в области сердца и за грудиной. Возникновение данных болей объясняется рефлекторными воздействиями на сердце при поражениях внутренних органов, которые происходят следующим образом. Во внутренних органах обнаружены межорганные связи, посредством которых осуществляются аксон-рефлексы и, наконец, выявлены поливалентные рецепторы в сосудах и гладких мышцах. Кроме того, известно, что наряду с основными пограничными симпатическими стволами имеются еще и паравертебральные сплетения, связывающие оба пограничных ствола, а также симпатические коллатерали, располагающиеся параллельно и по бокам основного симпатического ствола. В подобных условиях афферентное возбуждение, направляясь с какого-либо органа по рефлекторной дуге, может переключиться с центростремительных на центробежные пути и таким образом передаться на различные органы и системы. Вместе с тем висцеро-висцеральные рефлексы осуществляются не только рефлекторными дугами, замыкающимися на различных уровнях центральной нервной системы, но и через вегетативные нервные узлы на периферии.
Что касается причин рефлекторных болей в области сердца, то предполагают, что длительно существующий болезненный очаг нарушает первичную афферентную им пульсацию из органов вследствие изменения реактивности расположенных в них рецепторов и таким путем становится источником патологической афферентации. Патологически измененная импульсация ведет к образованию доминантных очагов раздражения в коре и подкорковой области, в частности в гипоталамическом отделе и в сетчатом образовании. Таким образом, иррадиация этих раздражений совершается при помощи центральных механизмов. Отсюда патологические импульсы передаются эфферентными путями через нижележащие отделы центральной нервной системы и далее по симпатическим волокнам достигают сосудодвигательных рецепторов сердца.
Причинами загрудинной боли также могут быть диафрагмальные грыжи Диафрагма является богато иннервируемым органом в основном за счет диафрагмального нерва. Он проходит по переднему внутреннему краю m. scalenus anticus. В средостении он идет вместе с верхней полой веной, затем, минуя медиастинальную плевру, достигает диафрагмы, где разветвляется.
Чаще встречаются грыжи пищеводного отверстия диафрагмы. Симптомы диафрагмальных грыж разнообразны: обычно это дисфагия и боль в нижних отделах грудной клетки, отрыжка и чувство распирания в эпигастрии. Когда грыжа временно внедряется в грудную полость, наблюдается резчайшая боль, которая может проецироваться на нижнюю левую половину грудной клетки распространяется в межлопаточную область. Сопутствующий спазм диафрагмы может вызвать отраженные вследствие раздражения диафрагмального нерва боли в левой лопаточной области и в левом плече, что позволяет предполагать «сердечные» боли. Учитывая приступообразный характер боли, появление ее у лиц среднего и пожилого возраста (преимущественно у мужчин), следует проводить дифференциальный диагноз с приступом стенокардии.
Болевые ощущения могут быть также вызваны диафрагмальным плевритом и значительно реже - поддиафрагмальным абсцессом.
Кроме того, при осмотре грудной клетки может быть обнаружен опоясывающий лишай, при пальпации можно выявить перелом ребра (местная болезненность, крепитация).
Таким образом, для выяснения причины боли в груди и постановки правильного диагноза врачу общей практики следует проводить тщательный осмотр и опрос пациента и принимать во внимание возможность существования всех вышеприведенных состояний.
Тактика врача при обращении пациента: - основной анамнез;
- физический осмотр;
- дополнительные исследования;
- электрокардиограмма;
- нагрузочные пробы (велоэргометрия, степ-тест);
- нитроглицериновый тест, проба с анаприлином;
- анализы крови (ферменты, КФК, АЛТ, ACT, холестерин, протромбиновый индекс).
Другие исследования: эхокардиография; чреспищеводная электрокардиография (ЧПЭК); исследования желудочно-кишечного тракта; фиброгастродуоденоскопия (ФГДС); психологические тесты.
Алгоритм диагностики: провести оценку тяжести, остроты боли; сфокусировать внимание на наиболее очевидных диагнозах; выполнить направленную оценку истории болезни, осмотра, исследований с последующим уточнением диагноза; рассмотреть возможность эмпирической терапии.
Лечение боли в грудной клетке
Лечение боли в груди проводится после выполения необходимого набора клинических исследований: при болях стенокардитического характера необходимо назначение антиангинальных препаратов (нитраты) для лечения ишемии, проведение профилактики развития острого нарушения коронарного кровообращения (ингибиторы ангиотензинпревращающего фермента, бета-блокаторы, блокаторы кальциевых каналов и т. д.); при болях неврогенного и вертеброгенного происхождения - НПВП, нефармакологические методы лечения; при заболеваниях легких, органов средостения, брюшной полости - соответствующее лечение выявленной патологии.
Ошибки.
1. Постановка неправильного диагноза. Одной из наиболее частых и серьезных ошибок, которые совершают врачи при работе с пациентами с болью в груди, является неправильная диагностика острой стенокардии.
При постановке неверного диагноза существуют три основных сценария развития событий.
В первом случае врач признает, что боль в груди у пациента вызвана ИБС, но, тем не менее, соответствующее лечение не назначается. Например, пациенту с только что появившимися или усугубляющимися симптомами стенокардии, могут быть назначены медикаменты против стенокардии, в то время как верным действием должно быть направление в больницу.
Во втором случае, у пациента с типичными симптомами стенокардии, врач исключает возможность коронарно-артериального заболевания на основании результатов электрокардиограммы, проведенной в состоянии покоя. Как уже говорилось ранее, электрокардиограмма часто не показывает наличие диагностируемых аномалий даже у пациентов с очевидной ишемией или развивающимся инфарктом.
Третий вариант включает пациентов с нетипичной болью в груди, у которых врач не рассматривает коронарную ишемию, как возможную причину боли в груди. Такие пациенты обычно приходят с жалобами, которые больше похожи на симптомы диспепсии или легочные заболевания, и врач фокусирует внимание на этих диагнозах, не рассматривая возможность болезни сердца.
2. Недостаточное лечение. Часто врачи не прописывают пациентам, у которых есть опасность коронарно-артериального заболевания, соответствующие лекарственные препараты. Эта проблема, в частности, относится к пациентам со стойкой коронарно-артериальной болезнью, инфарктом миокарда в прошлом, которым для предотвращения дальнейших коронарных приступов рекомендуется прием бета-блокаторов и аспирина. Несколькими исследованиями было доказано, что врачи первичной помощи (терапевты и семейные врачи) не прописывают многим подобным пациентам эти медикаменты.
Исследования показали, что женщин с коронарно-артериальным заболеваниями лечат не так интенсивно, как мужчин с такими же клиническими жалобами. Подобная тенденция к недостаточному лечению, возможно, является одной из причин, почему исходы острых коронарных приступов у женщин неблагоприятнее, чем у мужчин.
3. Неспособность справиться с эмоциональной реакцией пациента.
Действиями многих пациентов и врачей при приступах боли в груди движут страх и неуверенность. Неспособность распознать и лечить такие болезни может иметь нежелательные последствия. Пациенты с болью в груди боятся, что у них опасная для жизни болезнь, и когда врачи диагностируют, не угрожающее жизни заболевания, они должны объяснить пациенту о причине этих симптомов и убедить в правильности постановки диагноза. Врачи, которые не делают этого, оставляют пациентов наедине с нерешенными вопросами, что может привести их к эмоциональным страданиям, а также ведет к ненужному использованию медицинских ресурсов, так как пациенты часто продолжают искать ответы на эти вопросы у других специалистов.
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!