Мастопатия
 |
 |
 |
Содержание
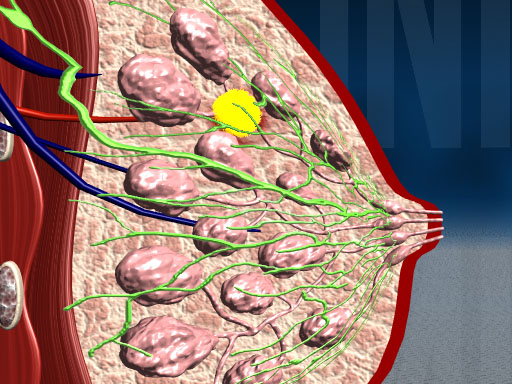
Репродуктивная система женщины наряду с половыми органами включает и молочные железы. Ткани последней являются мишенями не только для пролактина, но и половых стероидных гормонов, гонадотропных гормонов и гормонов других эндокринных желез. Выделена специальная наука — маммология, занимающаяся физиологией и патологией молочной железы.
Максимально развиваясь и функционируя в послеродовом периоде (лактации), молочные железы находятся под влиянием нейроэндокринной системы и сохраняют высокую чувствительность к гормонам в течение всей жизни. В них происходят определенные циклические изменения и по фазам менструального цикла. Если во время лактации наиболее распространены их воспалительные заболевания (маститы), то во все другие периоды жизни женщины более частой патологией являются диспластические процессы. Актуальность их изучения обусловлена прежде всего тем, что на фоне дисплазии развивается рак молочной железы — часто встречаемая злокачественная опухоль у женщин.
Все процессы развития, роста и функционирования молочной железы происходят под контролем сложной нейроэндокринной системы регуляции.
Рост и развитие протоков и соединительной ткани осуществляются в основном за счет эстрогенов с началом пубертатного периода. В последующем возрастает роль прогестерона, под влиянием которого растет и развивается железистая ткань, увеличивается число альвеол, долек и долей. Стимуляция секреции лактоцитами обеспечивается пролактином во взаимодействии со стероидными гормонами и другими гормонами гипофиза. Интенсивный рост и развитие желез во время беременности происходят под влиянием высоких уровней эстрогенов, прогестерона и других гормонов фетоплацентарной системы, а также повышенного содержания пролактина с падением уровней гормонов фетоплацентарного комплекса. В послеродовом периоде существенно повышается количество пролактина, который проявляет высокую секретирующую активность в молочных железах. Взаимодействуя с симпатоадреналовой системой, кортикостероидами, инсулином и другими продуктами метаболизма процессов, пролактин не только регулирует секреторную функцию молочной железы, но и состав молока (белковые компоненты, жиры, углеводы и минеральные субстраты).
Процесс лактации регулируется также окситоцином и рефлекторно (акт сосания).
Следовательно, сложные процессы роста, развития и функционального состояния молочных желез происходят под влиянием нейрогуморальных механизмов регуляции, оказывающих действие прежде всего на паренхиматозные и соединительнотканные структуры. В жировой ткани—депо половых стероидных гормонов осуществляются их экстрагонадные метаболические превращения. С возрастом эти процессы ускоряются. В жировой ткани в избыточном количестве продуцируются эстрогенные соединения, особенно эстрон, и дискорреляция этих явлений может быть важнейшей причиной диспластических процессов и рака молочной железы, которые считаются гормонозависимыми заболеваниями.
Мастопатия причины и механизм развития
Этиология и патогенез диспластических процессов молочной железы связываются с некоординированным ростом эпителия, миоэпителия и соединительной ткани, обусловленным дисгормональными влияниями. Среди них большое значение придается повышенной концентрации эстрогенов в организме. Это подтверждается многими экспериментальными исследованиями, когда гиперплазия молочной железы вызывалась большими дозами эстрогенных соединений. В то же время у больных с дисплазией молочных желез определяются разные уровни эстрогенных соединений: повышенный, нормальный и даже сниженный. Учитывая, что в росте, развитии и функционировании молочной железы участвуют многие гормоны, можно считать, что индуцируют гиперпластические процессы в этом органе не только количественные, но и качественные гормональные изменения, нарушения соотношений между ними, прежде всего между эстрогенами и прогестероном. Отмечено, что при диспластических процессах молочной железы часто наблюдается снижение уровня прогестерона в крови в течение всего менструального цикла. На этом фоне возникает относительная гиперэстрогения. Происходит нарушение последовательности влияния эстрогенов и прогестерона на ткани молочной железы, а это и определяет гиперпластические процессы в ней.
Неблагоприятное влияние на состояние молочных желез могут оказывать эстрогенные соединения при нарушении их соотношений, обусловленном изменениями гормонообразования в яичниках и их метаболизма в других органах (печени, почках).
О роли эстриола в индукции гиперпластических процессов и рака молочной железы существуют разные мнения. Одни считают его индуктором этих процессов, а снижение уровня эстриола — благоприятным фактором. По мнению других, эстриол оказывает антикарциногенный эффект и при его дефиците развиваются фиброаденоматоз и другие гиперпластические процессы молочной железы.
Андрогены способствуют гиперпролиферативным процессам молочной железы двумя путями: снижение их уровня создает состояние гиперэстрогении, что приводит к патологической пролиферации; андрогены в определенных условиях вызывают развитие гиперпластических процессов в репродуктивной системе. Тестостерон оказывает влияние на молочные железы и матку, способствуя одновременному появлению гиперпластических процессов в этих органах (сочетанная патология). Возможно, это происходит за счет увеличения количества эстрогенов путем ароматизации андрогенов. Эстрогены же увеличивают количество рецепторов к андрогенам в молочной железе.
Особое место в патогенезе гиперпластических процессов эндометрия отводится пролактину. Под его влиянием повышается количество рецепторов эстрадиола в молочной железе, а также собственных рецепторов, что индуцирует гиперпластические процессы. Повышение уровня пролактина, отмечающееся при сочетанной патологии матки и молочных желез, ингибирует также продукцию прогестерона, тем самым усугубляя патологические процессы. Пролактин подавляет функцию щитовидной железы, нарушая связь между тиреоидными гормонами, а также между ними и ТТГ, усиливая патологические изменения в эндокринной системе, приводящие к гиперпластическим процессам в молочной железе. Следовательно, нарушения пролактиногенеза следует считать важным звеном в патогенезе гиперпластических процессов молочной железы.
В патогенезе заболевания играет роль нарушение кортикостероидной функции надпочечников. Повышение уровня кортизола проявляется непосредственно через кортикостероидные рецепторы в молочной железе, а также путем увеличения количества пролактиновых рецепторов в этом органе. Все это способствует развитию гиперпластических изменений в молочных железах.
Радиационное воздействие как фактор патогенеза гиперпластических процессов молочной железы проявляется через эндокринные и иммунные механизмы.
Классификации гиперпластических процессов молочной железы отличаются большим разнообразием. Все заболевания молочной железы, кроме возникающих во время беременности и послеродового периода, объединяются терминами «мастопатия» и «дисгормональные гиперплазии». Трудность построения клинико-морфологической классификации мастопатии обусловлена тем, что нередко различные морфологические изменения в тканях молочной железы дают однотипную клиническую картину, и в то же время разнообразная клиническая симптоматика может быть обусловлена однотипными морфологическими изменениями. Возможно, в связи с этим до сих пор отсутствуют унификация гиперпластических процессов молочной железы, четкие различия между фоновыми и предраковыми состояниями, не имеется достоверной характеристики пограничных состояний. В связи с этим предлагаются различные варианты классификации гиперпластических процессов молочной железы.
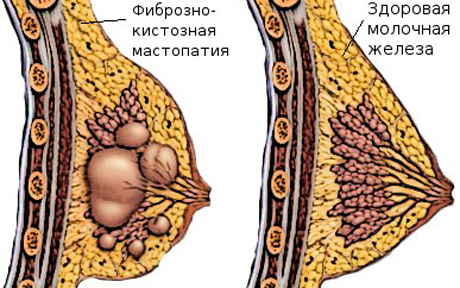
Фиброзно кистозная мастопатия
Согласно методическим рекомендациям фибрознокистозная мастопатия наблюдается в виде диффузной или узловой формы. Обе формы могут иметь пролиферирующий и непролиферирующий варианты, каждый из которых с различной частотой склонен к малигнизации. Частота малигнизации пролиферирующих форм встречается в 3—4 раза чаще, чем непролиферирующих, как диффузных, так и локальных.
В свою очередь диффузная фиброзно-кистозная мастопатия имеет свои формы: с преобладанием железистого, кистозного и фиброзного компонентов, а также смешанные варианты.
Диффузная фиброзно-кистозная мастопатия с преобладанием железистого компонента (аденоматозная форма) характеризуется высокодифференцированной, неосумкованной гиперплазией долек железы с плавным переходом 435 границ уплотнений в окружающие ткани. Нередко процессы уплотнений захватывают всю железу. Чаще наблюдается у девушек и женщин молодого возраста.
Мастопатия с преобладанием кистозного компонента проявляется кистами, четко отграниченными от окружающих тканей железы, образованными из атрофированных долек и расширенных протоков желез с фиброзными изменениями интерстициальной ткани. В эпителии кист возможно возникновение пролиферативных процессов с формированием папиллярных образований. Эта форма мастопатии развивается в перименопаузальном периоде, преимущественно в постменопаузе.
Фиброзно-кистозная мастопатия с преобладанием фиброза отражает фиброзные изменения междольковой соединительной ткани с сужениями просвета протоков железы до полной их облитерации при наличии пролиферации внутрипротоковых тканей. Этой патологией чаще страдают женщины в возрасте 45—50 лет в предменопаузальный период.
Чаще наблюдаются смешанные формы мастопатии, при которых имеют место гиперпластические процессы в дольках, атрофия альвеол и склероз соединительной ткани с расширением протоков и образованием в них кист, т.е. сочетание морфологических изменений всех трех перечисленных вариантов диффузной фиброзно-кистозной мастопатии.
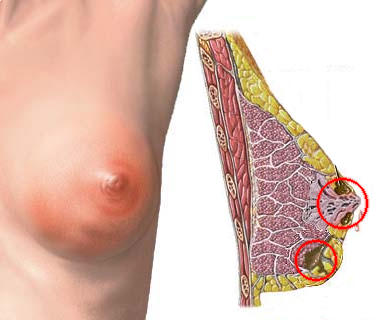
Узловая форма фиброзно-кистозной мастопатии характеризуется локальными изменениями в виде отдельных или множественных узлов, по морфологической картине похожа на все диффузные варианты болезни. Выделяется особая патология молочной железы — мастодиния, или масталгия. Она характеризуется циклическим набуханием желез вследствие венозного застоя и отека с увеличением их размеров.
Термины «фиброзно-кистозная мастопатия» и «дисгормональная гиперплазия» неудачны, поэтому эту патологию объединяют названием «фиброаденоматоз». Фиброаденоматоз может быть диффузным или очаговым. При последнем чаще отмечаются пролиферативные изменения, и он трудно дифференцируется с начальными формами рака молочной железы. Отдельно выделяются одиночные кисты, фиброаденомы, интрадуктальные папилломы и эктазии протока. Фиброаденома — это очаговая гиперплазия протоков с фиброзом разрастающейся соединительной ткани, вытесняющей железистые компоненты. Фиброаденомы чаще развиваются в молодом возрасте (15—30 лет) и представляют собой четко отграниченные плотные или плотно-эластичной консистенции образования в одной или обеих молочных железах.
Весьма существенным является разделение по морфологическим признакам всех очаговых и диффузных форм фиброаденоматоза на пролиферативные и непролиферативные варианты, что клинически трудно определить (возможно лишь предположение). Больные, имеющие пролиферативные формы фиброаденоматоза, относятся к группе повышенного риска по переходу его в рак.
Согласно классификации ВОЗ существует и признается множество вариантов классификации и терминов гиперпластических процессов молочной железы. Основная задача акушеров-гинекологов состоит в своевременной диагностике этой патологии.
Симптомы и диагностика мастопатии
Клиническая картина гиперпластических процессов молочной железы не имеет выраженной симптоматики. Основная жалоба пациенток — боли в молочных железах. Они могут быть периодическими или постоянными, усиливающимися в предменструальный период или в течение всей 2-й фазы менструального цикла.
Мастопатия может проявляться галактореей, чаще I степени (скудными выделениями при пальпации молочных желез).
У большинства женщин с патологией молочных желез имеют место различные эндокринные изменения (нарушения менструального цикла, патология различных эндокринных органов) — бесплодие, эндометриоз и гиперпластические процессы гениталий.
Выделяют три клинические фазы мастопатии:
первая фаза — заболевание возникает в 20—30 лет, характеризуется нагрубанием и болезненностью молочных желез за неделю до лактации, уплотнением и чувствительностью их при пальпации, с регулярным, но часто укороченным менструальным циклом;
вторая фаза — отмечается в возрасте 30—40 лет, проявляется нарастающими болями в молочных железах, возникающими за 2—3 недели до менструаций, и уплотнениями в них;
третья фаза развивается в 40—50 лет и проявляется непостоянными и менее интенсивными болями в молочных железах с наличием множества кистозных образований в них (1—3 см в диаметре), часто с коричневато-зеленым секретом, выделяющимся при надавливании.
Это относительное разделение по фазам болезни, поскольку могут иметь место различные клинические варианты во все возрастные периоды. Чаще заболевание протекает вообще без симптомов и определяется лишь при осмотре или с помощью вспомогательных методов исследования.
Диагностика гиперпластических процессов молочной железы представляет определенные трудности ввиду скудности жалоб, несмотря на то что это одно из наиболее частых заболеваний у женщин. Высокая вероятность малигнизации этих процессов определяет актуальность их своевременной диагностики, что в большинстве случаев возможно лишь с помощью вспомогательных методов исследования.
При первичном осмотре больных выясняются и оцениваются данные анамнеза, общего обследования и пальпации молочных желез, определяется необходимость использования вспомогательных методов диагностики.
При сборе анамнеза прежде всего учитываются факторы риска развития 437 этой патологии: наследственная предрасположенность, особенности менструальной и генеративной функций, наличие сопутствующих и перенесенных соматических заболеваний (печени и почек, щитовидной железы и др.), а также психоневрологический статус с выяснением стрессовых ситуаций.
Общий осмотр способствует выявлению сопутствующих обменно-эндокринных и соматических заболеваний.
Особое значение имеет пальпация молочных желез в положениях стоя и лежа с последовательным исследованием всех участков молочных желез и лимфатических узлов в подмышечных областях.
Обязательно определяется наличие галактореи.
Из специальных методов широко используются низкодозная маммография, термография, УЗИ, морфологические исследования.
Метод пункционной биопсии с цитологическим исследованием аспирата позволяет выявить предраковые и злокачественные заболевания молочной железы.
Окончательный диагноз ставится после секторальной резекции с гистологическим исследованием, что производится по особым показаниям.
Следует отметить, что женщины с гиперпластическими изменениями молочной железы обследуются онкологами. Однако выявление этой патологии в основном производится акушерами-гинекологами. Поэтому необходимость обследования молочных желез имеет место при проведении профилактических и всех акушерско-гинекологических осмотров.
Акушерами-гинекологами проводятся при необходимости все специальные исследования по выявлению патологии репродуктивной системы у женщин с заболеваниями молочной железы.
Важное значение для диагностики и профилактики гиперплазии и рака молочной железы имеют школы по обучению женщин осмотру у зеркала и пальпации собственных молочных желез.
Мастопатия лечение
Лечение гиперпластических процессов молочной железы следует рассматривать как профилактику рака. Можно выделить следующие его направления: общие мероприятия; лечение экстрагенитальных заболеваний и устранение по возможности факторов риска; коррекция нарушений репродуктивной системы; консервативная медикокаментозная и немедикаментозная терапия гиперпластических процессов молочной железы; хирургическое лечение в комбинации с гормональной терапией.
Общие мероприятия включают: психотерапевтические воздействия для нормализации нейропсихического статуса; обеспечение психосексуального комфорта и адекватных методов контрацепции; диетотерапию, предусматривающую устранение метаболических нарушений (ожирение, сахарный диабет и др.) и исключение ксантиносодержащих продуктов (чай, кофе); ЛФК, использование природных и преформированных физиотерапевтических факторов, направленных на активацию специфических и неспецифических механизмов защиты организма.
Из экстрагенитальных заболеваний, как факторов риска, особого внимания заслуживают патология гепатобилиарной системы и почек, гемодинамические нарушения (гипертензивный синдром). Своевременное их выявление и лечение способствуют успешной терапии гиперплазии молочных желез. Не менее важное значение при этом имеет терапия сопутствующих заболеваний гениталий (миома матки, эндометриоз и др.).
Коррекция нарушений репродуктивной системы является патогенетическим воздействием на гиперпластические процессы (дисгормональную дисплазию) молочной железы.
Консервативное лечение гиперпластических процессов молочной железы можно проводить лишь после тщательного обследования и исключения опухолевых заболеваний молочной железы и очагового фиброаденоматоза.
Из диффузных форм мастопатии консервативному лечению подлежат варианты железистого, фиброзного компонентов и смешанные формы, а также преобладание кистозных изменений после исключения пролиферативных процессов путем цитологического исследования пунктата.
С целью патогенетического воздействия путем нормализации или выключения функции яичников, подавления гиперэстрогении и устранения дефицита прогестерона назначают: гестагены (производные прогестерона и норэтистерона); антиэстрогены (тамоюсифен); андрогены и антигонадотропные препараты; антипролактиновые средства (парподел, бромкриптин); препараты йода; витамины.
Гестагены показаны для терапии мастопатии из-за их антиэстрогенных эффектов, влияющих на биосинтез гормонов и рецепторный аппарат молочной железы, и антигонадотропного влияния. Препараты назначают во 2-ю фазу цикла (с 15-го по 25-й день): 17-оксипрогестерона капронат по 125—250 мг внутримышечно на 15-й и 20-й день; норколут по 5—10 мг/сут. с 16-го по 25-й день цикла; прегнин по 0,02 г 3 раза в сутки с 16-го по 25-й день цикла. Лечение продолжается в течение 5—8 месяцев, при необходимости после перерыва в 3—4 месяца и обследования повторяется.
Применение тамоксифена (антиэстрогена) основано на конкурентном связывании с рецепторами эстрадиола в тканях молочной железы. Широко используется при лечении рака молочной железы. В последнее время применяется для лечения гиперпластических процессов, назначается в непрерывном режиме по 10 мг/сут в течение 3 месяцев. Эффект регистрируется уже через 10—12 недель. Возможно использование препарата при предоперационной подготовке и отдельных очаговых формах мастопатии.
Андрогены ранее широко использовались (метилтестостерон, тестобромлецид в течение 6—8 месяцев по 5 мг/сут с 16-го по 25-й день цикла) в лечении мастопатии. В последние годы андрогены стали применятся ограниченно из-за множества противопоказаний и выраженных побочных эффектов, а также в связи с появлением новых гормональных средств, не менее эффективных, но более безопасных.
Из антигонадотропных средств получил распространение при лечении гиперпластических процессов даназол — производное этинилтестостерона. Назначается по 100—200 мг/сут. в непрерывном режиме в течение 3—4 месяцев.
Препарат хорошо себя зарекомендовал и считается эффективным. Он блокирует биосинтез гонадотропных гормонов в гипофизе, их действие на уровне яичников и затем продукцию в них стероидных гормонов. Особенно показаны гонадотропины при сочетании мастопатии с миомой матки, эндометриозом.
Практические наблюдения свидетельствуют об эффективности подавления пролактиногенеза с помощью парлодела (бромкриптина) даже при отсутствии гиперпролактинемии. Возможно, эффект препарата обусловлен его влиянием на щитовидную железу, т.е. через систему тиреоидных и тиреотропного гормонов. Назначается во 2-ю фазу цикла с 10-го по 25-й день по 2,5 мг/сут в течение 3—6 месяцев. Особенно показан при наличии галактореи и циклической выраженности мастопатии.
При отдельных формах мастопатии (особенно мастодинии) отмечается хороший эффект ингибиторов простагландиногенеза — нестероидных противовоспалительных средств. Назначаются они во вторую фазу цикла с 16-го по 25-й день: индометацин по 5 мг 3 раза в сутки; аспирин по 0,5 г 3 раза в сутки; бруфен по 0,2 г 2 раза в сутки (с учетом противопоказаний). Лечение дополняется диуретиками, показана диета с ограничением жидкости.
Эстроген-гестагенные соединения можно использовать в лечении мастопатии, учитывая их контрацептивный эффект и возможность регуляции менструального цикла. Назначаются препараты с низким содержанием этинилэстрадиола (менее 0,03 мг) молодым женщинам в течение 6—12 месяцев.
Препараты йода широко назначаются для лечения мастопатии, как средства, подавляющие продукцию тиреоидных гормонов, активизирующих рецепторную систему молочной железы к эстрогенам. Принимают 0,25% раствор калия йодида по 1 столовой ложке 3 раза в день после еды, запивая молоком, в течение 6—10 месяцев (исключая дни менструации). Йодистая терапия показана при нормальной или повышенной функции щитовидной железы. Рекомендуются витамины С, Е, А, В и молочно-растительная диета.
Считается, что протекторами мастопатии являются беременность и лактация, после которых фиброаденоматоз прекращается.
Хирургическое лечение больных с диспластическими процессами молочной железы используется при локализованных формах патологии, а также в других случаях при необходимости гистологической верификации диагноза.
Поскольку после хирургического вмешательства причина, вызвавшая патологический процесс, остается, в последующем требуется проведение корригирующих мероприятий и продолжительной консервативной терапии.
Таким образом, лечение гиперпластических процессов молочной железы должно быть комплексным и продолжительным. Важным его компонентом являются психотерапевтические воздействия. Имеются данные об успешном лечении мастопатии методами рефлексотерапии.
Диспансеризация и тактика ведения больных с гиперпластическими процессами молочной железы нуждаются в усовершенствовании. В последнее время во многих странах организуются маммологические центры, в которых объединены акушерско-гинекологическая, онкогинекологическая и маммологическая службы. Обусловлено это непрерывным ростом частоты рака молочной железы. Особенно актуальна роль маммологов в условиях проживания при повышенных радиационных воздействиях, что особенно характерно для Беларуси.
В наших условиях длительная консервативная гормональная терапия больных с гиперпластическими процессами молочной железы, направленная на профилактику рака, может быть эффективной только при согласованных действиях акушеров-гинекологов и онкохирургов (маммологов).
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!