Постхолецистэктомический синдром лечение
 |
 |
 |
Содержание
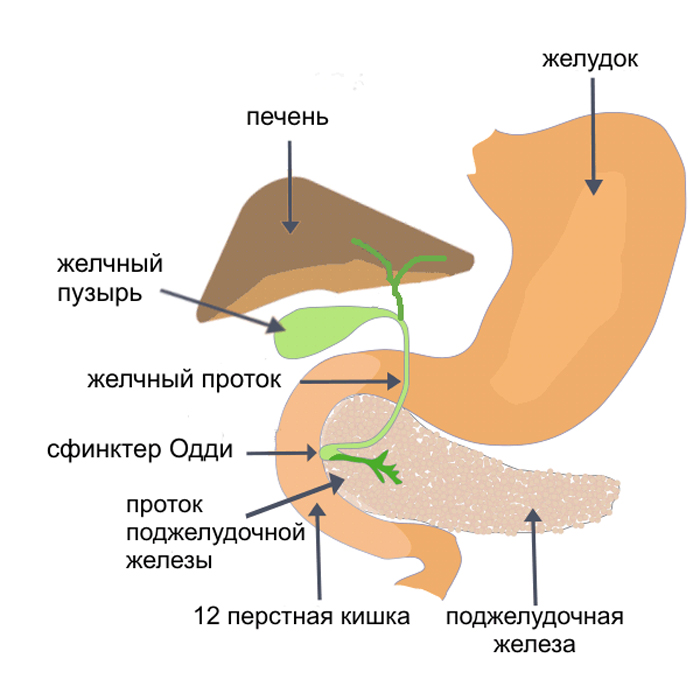
Постхолецистэктомический синдром - различные страдания, возникающие после удаления желчного пузыря. Принято делить синдром после холецистэктомин па 3 группы.
К первой группе относят страдания, связанные с операцией; ко второй группе — болезненные процессы, продолжающиеся после оперативного вмешательства, в частности холангит, холангиогепатит, холангитический цирроз печени и хронический панкреатит; в третью группу включены болезни, которые не имеют отношения к заболеваниям билиарной системы.
К постхолецистэктомическому синдрому, в узком значении термина следует относить только первую группу страданий. В эту группу включают функциональные нарушения желчевыводящих путей (так называемый функциональный постхолецистэктомический синдром, или синдром отсутствия желчного пузыря) и обструкционный синдром.
Подобное деление чрезвычайно важно для определения показаний к повторному оперативному лечению.
Синдром отсутствия желчного пузыря является истинным постхолецистэктомическим синдромом, не связанным с техническими дефектами операции. Этот синдром развивается в связи с выпадением функции регуляции давления в билиарной системе и депонирования желчи, а также рефлекторного и, возможно, гуморального влияния на сфинктеры.
При спастическом состоянии сфинктера Одди у больных после холецистэктомии обычно наблюдаются кратковременные острые боли с типичной иррадиацией, тогда как при атоническом (гипотоническом) состоянии — боли тупые и длительные, обычно с нарушением пищеварения вследствие поступления в кишку недостаточно концентрированной желчи. Наблюдается плохая переносимость жиров. Боли нередко провоцируются психоэмоциональными напряжениями. Даже при выраженных болях не бывает лихорадки, желтухи, кожного зуда, повышения активности щелочной фосфатазы сыворотки крови.
Диагностика постхолецистэктомического синдрома представляет известные трудности. Всегда надо исключить органическую природу страдания. В диагностике функционального типа синдрома важное значение имеют повторная внутривенная холангиография и многомоментное дуоденальное зондирование с применением фармакологических проб.
Лечение постхолецистэктомического синдрома
В период острых болей показаны нитроглицерин, эуфиллин, атропин, платифиллин, папаверин, но-шпа и другие спазмолитические средства. Важное значение имеет щадящая диета N 5 с учетом индивидуальной переносимости; частый прием пищи. Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, длительным приемом седативпых средств, спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией па область печени. Курортное лечение с курсами приема минеральных вод обычно улучшает самочувствие больных.
Прогноз благоприятный. При соблюдении правильной диеты и режима дискинезии и диспепсические нарушения, как правило, исчезают в первый год.
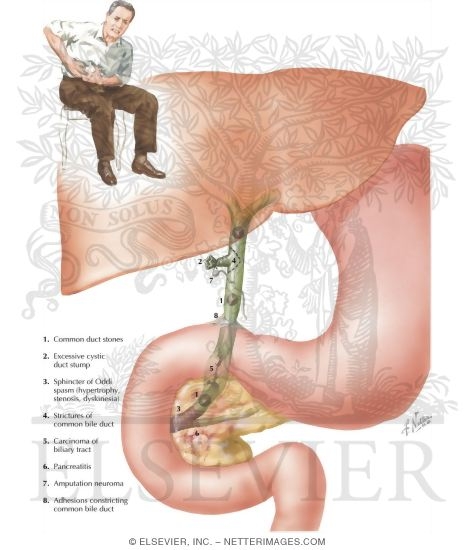
Обструктивный синдром после холецистэктомии может быть обусловлен просмотренными или (реже) вновь образовавшимися желчными камнями в протоках, папиллитом, воспалительной и посттравматической стриктурой общего желчного или печеночного протока, стенозом общего желчного протока в результате хронического панкреатита, дивертикулом культи пузырного протока (иногда с ущемившимся камнем) и др.
Не замеченные при операции камни могут длительное время не вызывать клинических симптомов. Клинические проявления возникают только при обтюрации. Самым важным симптомом холедохолитиаза является желчная колика. При неполной и перемежающейся закупорке нередко развивается холангит с признаками септической инфекции. Даже кратковременная желтуха и повышение температуры тела подозрительны на холедохолитиаз. Однако холангит может протекать при стертой клинической картине, вызывая серьезные осложнения вплоть до холангитического цирроза печени. Заподозрить холедохолитиаз после холецистэктомии следует даже при неинтенсивных болях и диспепсических явлениях. Повторные исследования активности щелочной фосфатазы крови и внутривенная холангиография могут подтвердить предположение.
Стеноз большого дуоденального сосочка с оставленным желчным камнем или без него может быть причиной застоя желчи после холецистэктомии. Стеноз сосочка чаще всего развивается при ущемлении и декубитальном влиянии желчного камня в перипапиллярной зоне или прохождении в двенадцатиперстную кишку — в результате воспаления или при повреждении вследствие насильственного зондирования. Стеноз большого дуоденального сосочка часто остается незамеченным. О нем всегда следует думать в первую очередь в случаях обтурации при отсутствии камней.
Клиническая картина стеноза сосочка и холедохолитиаза во многом сходна: желчная колика, желтуха, лихорадка, повышение активности щелочной фосфатазы в крови. Однако при стенозе сосочка без камней, как правило, закупорка не бывает полной, поэтому желтуха и лихорадка бывают перемежающимися.
Диагностика. При холангиографии обнаруживается расширение проксимальной и сужение дистальной части общего желчного протока и задержка поступления контрастного вещества в двенадцатиперстную кишку.
Аналогичные результаты наблюдаются при радиохромодиагностике и фибродуоденохолангио- и панкреатографии. Нередко стеноз сосочка сочетается с поражением поджелудочной железы (обычно рецидивирующий отек ее).
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!